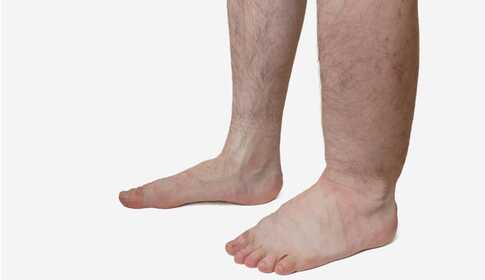
Fußschwellung – ein Symptom, das auf eine Erkrankung hinweist
Fußschwellung – ein Symptom, das auf eine Erkrankung hinweist
In diesem Artikel gehe ich alle möglichen Ursachen einer Fußschwellung durch – von leichten Verletzungen bis hin zu ernsthaften inneren Erkrankungen – und zeige jeweils, was zu tun ist und zu welchem ausführlichen Leitfaden du weitergehen solltest.
 Kernaussage
Kernaussage
Die Fußschwellung ist ein Symptom, keine Krankheit. Die richtige Behandlung richtet sich immer nach der Ursache. Wenn du eine neue oder zunehmende Schwellung bemerkst, ist die erste Maßnahme die Abklärung. Nur wenn die Ursache bekannt ist, lässt sich die effektivste häusliche oder ärztliche Therapie wählen.
 Erste Maßnahmen bei ödematischem Fuß
Erste Maßnahmen bei ödematischem Fuß
Wenn die Fußschwellung neu aufgetreten ist, ist deine erste Aufgabe herauszufinden, was sie verursacht! Wenn du dir etwas Gutes tun willst, suche möglichst bald einen Arzt auf und lass dich untersuchen!
Eine Behandlung kann nur dann wirksam sein, wenn die Ursache der Schwellung bekannt ist. Am erfolgreichsten ist die Therapie, wenn sie der Ursache entsprechend gewählt wird!
Es gibt sehr viele Ursachen für Fußschwellungen. Sehen wir uns diese an – und welche unterschiedlichen Maßnahmen jeweils erforderlich sind!
Die „einfacheren" Ursachen für Fußschwellungen
- In manchen Fällen ist die Ursache des ödematösen Fußes offensichtlich. Wenn zum Beispiel dein Knöchel umknickt, weißt du, was die Schwellung verursacht, und die Schwellung ist in der Regel vorübergehend – sie verschwindet nach einiger Zeit von selbst (sofern kein Bruch vorliegt).
- Verletzungen (Zerrung, Verstauchung, Verrenkung, Bänderriss und Knochenbruch) gehen fast immer mit Schwellungen einher, deren Ursache doppelt sein kann. Einerseits kommt es durch verletzte kleine Gefäße zu Blutungen und Hämatombildung. Andererseits erhöht sich die Durchblutung der verletzten Stelle. Das dient dem Schutz (über die Wunde könnten Erreger eindringen, deshalb trifft eine „Armee" weißer Blutkörperchen ein). Zudem bringt die verstärkte Durchblutung Substanzen, die Heilung und Regeneration fördern. Insgesamt gelangt mehr Flüssigkeit ins Gewebe, was zur Schwellung führt.
- Bewegungsmangel (ganztägiges Sitzen oder Stehen, lange Auto-, Bus- oder Flugreisen) kann auch bei gesunden Menschen zu Fußschwellungen führen. Der Sockenrand hinterlässt eine Eindellung oberhalb des Knöchels. Am einfachsten beseitigst du das durch Bewegung – Spaziergang, Joggen oder Radfahren lassen die Schwellung schnell verschwinden.
- Arthritis (Gelenkentzündung) – das betroffene Gelenk bzw. die betroffenen Gelenke sind geschwollen, warm, schmerzhaft und schwer zu bewegen, eventuell gerötet.
- Rheumatoide Arthritis – eine häufige autoimmune Form der Arthritis, die durch Entzündung, Schwellung und Schmerzen der Gelenke gekennzeichnet ist.
- Arthrose: schmerzhafter Zustand infolge von Verschleiß des Gelenkknorpels, der mit einer Schwellung rund um das Gelenk einhergehen kann.
- Gicht: ein akuter Anfall durch Harnsäurekristalle, häufig nach reichlichem Essen und Trinken; Gelenke am Fuß (insbesondere das Großzehengelenk) sind geschwollen und sehr schmerzhaft.
- Bursitis am Knie (Schleimbeutelentzündung): eine Bursa ist ein mit gleitfähiger Flüssigkeit gefülltes „Kissen" zwischen Knochen und Muskel oder Sehne, das die Bewegung erleichtert. Ihre Entzündung verursacht Schwellung und Schmerz, meist hinten in der Kniekehle.
- Infektionen (z. B. Erysipel, Cellulitis): wenn Bakterien wie Streptokokken oder Staphylokokken in die Haut eindringen. Die Haut rötet sich, wird warm und die Rötung breitet sich schnell aus. Die Stelle wird empfindlich, schmerzhaft und es kann Fieber auftreten. Details findest du im Leitfaden Orbánc (Erysipel) – die bakterielle Hautinfektion.
Allgemeine ärztliche Behandlung
- Ein Bruch muss stabilisiert (z. B. gegipst) werden.
- Bei Unfallverletzungen solltest du das geschwollene Gelenk schonen, kühlen, mit einer Bandage komprimieren und hochlagern.
- Bei Infektionen ist der baldige Beginn einer ärztlichen Behandlung (Antibiotikatherapie) entscheidend.
- Bei neu aufgetretenen entzündlichen Prozessen suche einen Arzt auf und lass dich entsprechend der Diagnose behandeln.
- Liegt der Schmerz oder die Entzündung bereits länger vor (Arthritis, Arthrose), musst du nicht bei jeder Schmerzverstärkung sofort zum Arzt rennen – das hilft meist nicht. In solchen Fällen kannst du nach Absprache mit deinem Arzt zu Hause mit physikalischen Methoden behandelt werden. Besprich mit deinem Arzt, welche Methode oder Kombination von Methoden für dich geeignet ist.
Die „ernsteren" Ursachen für Fußschwellungen – wann ist eine Abklärung wichtig?
Während nach einer Knöchelverstauchung die Ursache der Schwellung meist klar ist, gibt es eine Reihe von Erkrankungen, bei denen Fußschwellung das erste Anzeichen sein kann. Diese solltest du ernst nehmen und ärztlich abklären lassen.
In den folgenden Abschnitten bespreche ich die häufigsten ernsteren Ursachen. Zu jedem Thema verlinke ich einen ausführlichen Leitfaden mit konkreten häuslichen Maßnahmen.
Medikamentenbedingte Fußschwellung
Bei einigen verschreibungspflichtigen Medikamenten kann eine unerwünschte Nebenwirkung Schwellungen der Beine sein. Häufig verantwortlich sind Herzmedikamente, sogenannte Calciumkanalblocker (z. B. Amlodipin, Nifedipin). Auch nichtsteroidale Antiphlogistika wie Aspirin, Ibuprofen sowie einige Antidiabetika können Schwellungen verursachen. Ebenfalls bekannt sind östrogen- oder progesteronhaltige Hormonpräparate (z. B. Antibabypille) und manche Antidepressiva als ödemverursachende Nebenwirkung.
Vorgehen bei Nebenwirkungen durch Medikamente
- Sprich mit deinem behandelnden Arzt und bitte darum, das Präparat gegen ein Medikament mit anderem Wirkmechanismus auszutauschen.
- Wähle gegebenenfalls eine andere Verhütungsmethode.
Schwangerschaft und Schwangerschaftsbedingte Krampfadern
Im letzten Drittel der Schwangerschaft (medizinisch: drittes Trimester) liegt das wachsende Baby teilweise auf den in der Nähe der Gebärmutter verlaufenden Gefäßen. Dadurch werden diese zusammengedrückt, was den Blutfluss erschwert. In der Folge kann es zu Schwellungen in den Beinen kommen.
Sprich mit deiner betreuenden Ärztin oder deinem betreuenden Arzt! Das ist besonders wichtig, wenn die Schwellung sich nicht nur auf die Beine beschränkt, sondern sich weiter ausbreitet und zum Beispiel auch um die Augen auftritt – solche Ödeme können auf ernstere Ursachen hinweisen!
Die Kompressionsmassage, also die Anwendung eines Lymphdrainagegeräts, kann sicher eingesetzt werden. Mit einer schonenden Behandlung von 10–15 Minuten (die du 2–3-mal täglich wiederholen kannst) lässt sich die Schwellung lindern. Details im Leitfaden Schwangerschaftsbedingte Krampfadern – was wirklich belastet.
Krampfadern und chronische venöse Insuffizienz
Krampfadern entwickeln sich am häufigsten bei Personen mit sitzender oder stehender Tätigkeit bzw. bei zu wenig Bewegung langsam.
Das erste Zeichen einer Venenerkrankung ist oft das Gefühl von „schweren Beinen“. Die Venen erweitern sich, verdicken und werden kohlenschlangenartig. Das Blut staut sich in den Venen und fließt nicht korrekt zurück zum Herzen. Es treten ziehende Schmerzen und Fußschwellungen auf. Ein erstes Warnzeichen ist, wenn der Sockenrand einschneidet.
Unbehandelt kann eine venöse Insuffizienz zu schwerwiegenden Komplikationen wie einer tiefen Venenthrombose oder einem venösen Ulkus (nicht heilende Wunde) führen.
Was du selbst tun kannst
- Trage Kompressionsstrümpfe, damit kannst du das Fortschreiten des Ödems verlangsamen.
- Bewege deine Beine bei der Arbeit alle halbe Stunde gründlich, gehe ein Stück umher und spanne deine Beinmuskeln an.
- Bewege dich regelmäßig! Täglich mindestens 45 Minuten Spaziergang, langsames Joggen oder Radfahren sind nötig, damit die Muskulatur die Venen- und Lymphzirkulation anregt und deine Beschwerden sich bessern.
- Wenn du aus irgendeinem Grund nicht in der Lage bist, dich zu bewegen, verwende ein Muskelstimulationsgerät. Das Gerät erzeugt muskelähnliche Kontraktionen in den Beinmuskeln, die die Durchblutung verbessern und zur Reduktion des Ödems beitragen.
- Du kannst auch ein Lymphdrainagegerät einsetzen: Mit einer 15–20-minütigen Behandlung „presst" du das gestaute Blut und die Lymphflüssigkeit aus dem Bein und milderst so schnell das Gefühl schwerer Beine.
Lies meinen ausführlichen Leitfaden, in dem du zum Beispiel Hausbehandlungen bei krampfaderbedingter Fußschwellung findest: Ursachen, Symptome und Behandlung von Krampfadern
Tiefe Venenthrombose und Venenentzündung
Thrombophlebitis (oberflächliche Venenentzündung) und Thrombose (Entzündung in einer tiefen Vene) haben als eines ihrer ersten Symptome ein geschwollenes Bein (besonders die Wade ist betroffen). Da du als Laie nicht unterscheiden kannst, was vorliegt, suche unbedingt sofort einen Arzt auf. Vor allem dann, wenn du eine schmerzhafte Schwellung am Bein bemerkst, wobei die Haut darüber warm, gerötet oder bläulich verfärbt ist.
Bei einer oberflächlichen Venenentzündung (Thrombophlebitis) entsteht ein Blutgerinnsel in den nahe der Hautoberfläche verlaufenden Venen. Das ist weniger gefährlich als eine tiefe Venenthrombose, bei der das Gerinnsel in einer tiefer gelegenen Vene zwischen den Beinmuskeln entsteht.
Vorgehen bei akuter Thrombose oder Venenentzündung
- Führe keinerlei körperliche Bewegung aus – wenn ein Blutgerinnsel vorhanden ist, kann Muskelbewegung den Thrombus weiterschieben und eine Embolie verursachen!
- Wenn du die genannten Symptome bemerkst, suche umgehend ärztliche Hilfe – rufe am besten den Rettungsdienst an und gehe keinesfalls zu Fuß zum Arzt!
- Versuche in diesen Krankheitsbildern keinesfalls eine Behandlung mit Geräten zu Hause, da diese die Symptome verschlimmern können! Die Behandlung muss in solchen Fällen ärztlich erfolgen.
- Deine weiteren Maßnahmen sind erst etwa 3 Monate nach Beginn der akuten Phase relevant, wenn der endgültige und bleibende Zustand nach tiefen Venenthrombosen feststeht.
Der detaillierte klinische Hintergrund – einschließlich der Unterscheidung von oberflächlichen und tiefen Formen, Symptome, Diagnose und dringenden Behandlungsprotokollen – ist im Leitfaden Thrombose – wenn deine Vene verschlossen ist beschrieben.
Zustand nach Thrombose (postthrombotisches Syndrom)
Das postthrombotische Syndrom (PTS) ist die häufigste späte Komplikation der tiefen Venenthrombose (siehe oben). Während die akute Thrombose nicht zu Hause behandelt werden darf, können die Symptome, die 3–4 Monate nach der Thrombose auftreten, sehr wohl behandelt werden – und müssen es sogar.
Eine Thrombose bedeutet den Verschluss eines Gefäßes durch ein Blutgerinnsel. Innerhalb einiger Wochen wandelt sich dieses Gerinnsel um, haftet fest an der Venenwand und wird teilweise wieder resorbiert.
In der überwiegenden Mehrzahl der Fälle stellt sich nach einer Thrombose keine vollständige Wiederherstellung ein; es verbleiben Restsymptome. Die Hauptsymptome sind anhaltende Schwellung, Spannungsgefühl, eine bräunlich-violette Hautverfärbung und trockene Haut.
Die Hauptsymptome des PTS
- dauerhafte Schwellung (besonders auf der zuvor betroffenen Seite, zum Tagesende stärker);
- Spannungsgefühl, Schweregefühl im Bein;
- broschierte bräunlich-lilafarbene Hautverfärbung (Hämosiderin-Ablagerung);
- Hauttrockenheit, später Lipodermatosklerose (harter, entzündeter Hautbereich);
- im schweren Fall chronisches, langsam heilendes venöses Unterschenkelgeschwür.
Was kannst du zu Hause tun?
Wenn du schwere Komplikationen wie Lymphabflussstörungen, Wunden oder Ulzera vermeiden willst, musst du regelmäßig behandeln. Die Haupttherapie ist tägliches regelmäßiges Gehen oder Radfahren. Ergänzend kann die elektrische Stimulation der Wadenmuskulatur oder die Kompressionsmassage angewendet werden. Grundpfeiler ist eine lebenslange, individuell angepasste Kompressionstherapie (maßangefertigte Strumpfversorgung).
Den detaillierten klinischen Hintergrund und ein vollständiges häusliches Behandlungsprotokoll für die verbleibende Situation nach Thrombose findest du im PTS-Abschnitt des Leitfadens: Thrombose – PTS-Abschnitt.
Verwandte symptomatische Verzweigungen
Im klinischen Bild des PTS können mehrere bereits separat besprochene Symptome auftreten:
- Rötlich-brauner Fleck am Unterschenkel – oft das erste sichtbare Zeichen des PTS (Hämosiderin);
- Venöses Unterschenkelgeschwür mit Muskelstimulation – die schwerste späte Folge des PTS.
Herzinsuffizienz-bedingte Fußschwellung
Auch eine Herzerkrankung kann die Ursache eines Ödems sein. Sind die Herzkontraktionen schwach, kann das Herz das Blut nicht ausreichend in den Körper pumpen, wodurch sich Flüssigkeit in den Beinen ansammelt. Zu den häufigen Symptomen einer dekompensierten Herzinsuffizienz gehören Atemnot, Müdigkeit und trockener Reizhusten.
Ein ödematischer Fuß mit Herzursache erfordert eine ärztliche Behandlung.
Was du selbst tun kannst
- Trage Kompressionsstrümpfe, um das Fortschreiten des Ödems zu verlangsamen.
- Bewege dich regelmäßig entsprechend deiner Leistungsfähigkeit. Gehen oder langsames Radfahren aktiviert die Muskulatur, fördert die Venen- und Lymphzirkulation und reduziert die Schwellung.
- Wenn du nicht mehr in der Lage bist, dich zu bewegen, und keinen Herzschrittmacher hast, verwende ein Muskelstimulationsgerät. Das Gerät erzeugt gehirnähnliche Kontraktionen in den Beinmuskeln, verbessert die Durchblutung der Beine und trägt zur Reduktion des Ödems bei.
Nierenerkrankung bedingte Fußschwellung
Bei Nierenerkrankungen arbeiten die Nieren nicht mehr richtig, sodass Wasser und zu entsorgende Substanzen im Körper verbleiben. Die Flüssigkeit sammelt sich an und verursacht Schwellungen in den Beinen und manchmal auch in den Armen.
Mögliche Symptome einer Nierenerkrankung sind Müdigkeit, Kurzatmigkeit, Übelkeit, Durst und Blut im Urin.
Bei Verdacht auf eine Nierenerkrankung beginne nicht mit einer Selbstbehandlung, sondern suche so bald wie möglich einen Arzt auf! Es gibt kein für die Heimanwendung geeignetes Gerät bei Nierenerkrankungen.
Lymphödem
Wenn alle bisher genannten Ursachen für die Fußschwellung ausgeschlossen wurden, bleibt häufig das Lymphödem als Ursache übrig.
Dies ist ein Zustand, bei dem die Schwellung auf eine Erkrankung oder Schädigung des Lymphsystems zurückzuführen ist. Da die Lymphe nicht in den Blutkreislauf zurückgeführt werden kann, kommt es (am häufigsten) zu Fußschwellungen. Auch der Arm, der Rumpf oder das Gesicht können betroffen sein.
Die typischen klinischen Zeichen eines Lymphödems: auch der Fuß auf der betroffenen Seite ist geschwollen (nicht nur die Wade), der Stemmer-Test ist positiv (die Haut an der Basis der 2. Zehe lässt sich nicht in eine Hautfalte anheben), und die Schwellung verschwindet auch in hoher Lage nicht vollständig.
Hintergrund und Details zum Lymphödem: Lymphödem – Formen, Ursachen und Stadien. Häusliches Behandlungsprotokoll: Lymphödem – Behandlung zu Hause. Stadien-Leitfaden: Lymphödem Stadien (ISL 0–3). Bei Lymphstau nach Brustkrebsoperation (BCRL) gibt es ein spezielles klinisches Protokoll: Brustkrebs-bedingtes Lymphödem (BCRL).
Lipödem (Fettödem) – typisch weibliche Fußschwellung
Das Lipödem ist eine der häufigsten, aber oft fehldiagnostizierten Ursachen weiblicher Beinödeme. Es handelt sich um eine chronische, symmetrische, pathologische Fettgewebsvermehrung in der Unterhaut, die typischerweise Hüfte, Oberschenkel, Waden und Oberarme betrifft. Es tritt fast ausschließlich bei Frauen auf und beginnt oft in hormonell relevanten Lebensabschnitten (Pubertät, Schwangerschaft, Menopause).
Typische Erkennungsmerkmale:
- symmetrische, beidseitige Fettansammlungen an Hüfte, Oberschenkel, Wade und Oberarm bei schlankem Taillenbereich,
- Fußrücken und Handrücken bleiben frei – „Manschetten-Zeichen",
- druckempfindliche, leicht blau verfärbende (blutergussneigende) Haut,
- Diätresistenz: Diäten reduzieren Taille und Bauch, haben aber kaum Einfluss auf Hüfte/Oberschenkel/Wade,
- Beschwerden beginnen oder verschlechtern sich nach Geburt oder hormonellen Veränderungen.
Wenn diese Symptome auf dich zutreffen, solltest du einen Lipödem-Spezialisten (Lymphologe, Gefäßchirurg, plastischer Chirurg mit Lipödem-Praxis) konsultieren. Klinischer Hintergrund: Lipödem – Symptome und Behandlung. Abgrenzung gegenüber Lymphödem: Lipödem oder Lymphödem? Differenzialdiagnose. Stadien-Leitfaden: Lipödem Stadien 1–4.
Trainingsermüdung oder überlastungsbedingte Fußschwellung
Nach intensivem Training (insbesondere Laufen, intensives Radfahren, lange Wanderungen) sind Fußschwellung und Schweregefühl normale Zeichen der Regeneration. Die erhöhte Durchblutung und mikroskopische Muskeltraumen führen gemeinsam zu vorübergehender Flüssigkeitsansammlung. In der Regel klingt das innerhalb von 24–48 Stunden von selbst ab.
Bei Sportlern werden zur Beschleunigung der Regeneration zunehmend pneumatische Kompression und Kältekompression (Eismassage) eingesetzt. Details: Kompressionstherapie für Sportler, Pneumatische Kompression und Muskelregeneration, Regenerierende Eismassage – Kältekompressionstherapie.
Achtung: Wenn die nach dem Training auftretende Schwellung nach 48 Stunden nicht abgeht, schmerzhaft ist oder nur einseitig auftritt, ist das kein reines Regenerationsphänomen und erfordert ärztliche Abklärung.
 Klinische Evidenz zur Kompressionstherapie
Klinische Evidenz zur Kompressionstherapie
Bei der Behandlung von Fußschwellungen – sei es venöse Insuffizienz, Lymphödem, Lipödem oder BCRL – hat die Evidenzbasis für Kompressionstherapien in den letzten Jahren deutlich zugenommen.
Su und Mitarbeiter (2025) – BCRL Meta‑Analyse, 1397 Patienten
Basierend auf 14 randomisierten klinischen Studien reduziert die profilaktische intermittierende pneumatische Kompression signifikant die Entstehung eines postoperativen Lymphödems nach Brustkrebs (RR=0,36; 95% CI 0,22–0,58). Optimales Protokoll: ≤40 mmHg, >2 Wochen, innerhalb von ≤24 Monaten nach OP begonnen.1
Kulchitskaya und Mitarbeiter (2024) – IPC Mikrozirkulation, 60 Patienten
Bei unteren Extremitäten-Lymphödemen (Stadium I–III) verbesserte häusliche IPC signifikant die Endothelfunktion, reduzierte Arteriola‑Spasmus und erhöhte die Kapillarperfusion. Nützlich auch als Referenz für die häusliche Behandlung venöser Insuffizienz.2
Nickles und Mitarbeiter (2023) – Review zur Kompression bei PAVK
Die Kompressionstherapie ist bei peripherer arterieller Verschlusskrankheit unter angemessener individueller Bewertung sicher anwendbar. Sie kann auch der Ödemprophylaxe nach venösen Eingriffen dienen.3
Die klinische Botschaft ist klar: Kompression (Kompressionsbekleidung + pneumatische Kompression + Lebensstil) ist bei vielen Indikationen wirksam. Das genaue Protokoll sollte immer mit dem behandelnden Arzt abgestimmt werden; lies die ursachenspezifischen Leitfäden.
Weitere Beiträge von mir zum Thema
Lymphödem
- Lymphödem – Formen, Ursachen und Stadien →
- Lymphödem – Behandlung zu Hause →
- Lymphödem Stadien (ISL 0–3) →
- Brustkrebs-bedingtes Lymphödem (BCRL) →
- Lymphdrainage – manuelle und maschinelle Lymphmassage →
- Lymphrekonstruktive Operation →
Lipödem
- Lipödem – Symptome und Behandlung →
- Lipödem Stadien 1–4 →
- Lipödem oder Lymphödem? →
- Lipödem Diät →
- Lipödem Physiotherapie →
Krampfadererkrankung
- Krampfadererkrankung – Was du zu Hause tun kannst? →
- Thrombose – wenn deine Vene verschlossen ist →
- Unterschenkelgeschwür und Muskelstimulation →
- Rötlich-brauner Fleck am Unterschenkel →
Sport und Schwangerschaft
- Kompressionstherapie für Sportler →
- Pneumatische Kompression und Muskelregeneration →
- Regenerierende Eismassage →
- Schwangerschaftsbedingte Krampfadern →
Verwandte Komplikationen
Geräteauswahl
 Wann ist es dringlich? – Rote Linien
Wann ist es dringlich? – Rote Linien
Bei einem der unten aufgeführten Symptome suche SOFORT einen Arzt auf – notfalls die Notaufnahme, warte nicht bis zum nächsten Werktag.
Dringliche Warnzeichen
- Plötzliches, schmerzhaftes, einseitiges Anschwellen des Beins – Verdacht auf tiefe Venenthrombose. BEWEGE DICH NICHT, rufe den Notarzt!
- Scharf umschriebene, schnell ausbreitende Rötung der Haut + Fieber – Verdacht auf Erysipel. Dringende antibiotische Behandlung erforderlich.
- Fußschwellung + Atemnot, Brustschmerz – Verdacht auf Lungenembolie oder Herzinsuffizienz. Lebensgefährlich möglich.
- Fußschwellung + Schwellung um die Augen, verminderte Urinmenge – Verdacht auf Nierenerkrankung.
- Nicht heilende Hautwunde, Ulkus am Knöchel – Verdacht auf venöses Ulkus. Langes Abwarten ist nicht ratsam.
- Langanhaltende Hautverfärbung, knotige Hautverhärtungen – Verdacht auf Lipödem oder Lymphödem. Konsultation bei einem Lymphologen.
 Wichtig zu wissen
Wichtig zu wissen
Die häusliche Behandlung von Fußschwellung – Kompressionskleidung, pneumatische Kompression, Bewegung, Hochlagerung – ist nur dann sicher, wenn die Ursache bekannt ist und der Arzt zugestimmt hat. AKUTE Thrombose, AKTIVE Hautinfektion oder neu aufgetretene, ungeklärte Schwellung sind Gegenanzeigen für häusliche maschinelle Behandlungen!
 Häufig gestellte Fragen
Häufig gestellte Fragen
Einige Grundregeln: Wenn die Schwellung plötzlich, einseitig, schmerzhaft und mit Erwärmung und Hautverfärbung verbunden ist → DRINGENDE ärztliche Abklärung (Thrombose-Verdacht). Wenn sie beidseitig, schrittweise auftritt, abends stärker und morgens abnimmt → wahrscheinlich venös oder lebensstilbedingt; plane dennoch eine ärztliche Abklärung. Wenn auf der betroffenen Seite auch der Fuß geschwollen ist und die Haut gespannt erscheint → Verdacht auf Lymphödem oder Lipödem, Konsultation bei einem Lymphologen. Bei Unsicherheit immer beim Hausarzt beginnen.
In der Regel ja: Kompressionsstrümpfe (Klasse II, 23–32 mmHg) sind bei den meisten symptomatischen Ödemen sicher und nützlich. AUSSER: schwere periphere arterielle Verschlusskrankheit, akute tiefe Venenthrombose, akute Hautinfektion. In diesen Fällen ist ärztliche Zustimmung erforderlich. Wenn du unsicher bist, lass dir in einem medizinischen Fachgeschäft individuell angepasste Strümpfe anmessen und beginne ggf. mit einer geringeren Kompressionsklasse (Klasse I – 18–21 mmHg).
Das ist das klassische „reversible" Muster – typisch für venöse Insuffizienz, beginnendes Lymphödem oder lebensstilbedingte Ursachen (Steh-/Sitzarbeit). Beim Liegen wird der Körper waagerecht und ein Teil der Flüssigkeit resorbiert. Tagsüber sammelt sie sich durch die Schwerkraft wieder an. Behandlung: tägliches Tragen von Kompressionsstrümpfen + stündliche Beinübungen + abendliche pneumatische Kompression. Wenn die Tendenz zunimmt, Konsultation beim Lymphologen.
Eine dringende Abklärung ist erforderlich bei: 1) plötzlicher, schmerzhafter, einseitiger Fußschwellung (DVT-Verdacht), 2) Fieber + scharf umschriebene Hautrötung (Erysipel-Verdacht), 3) Fußschwellung + Atemnot oder Brustschmerz (Lungenembolie, kardiologischer Notfall), 4) ausgeprägte Schwellung um die Augen (Nephrotisches Syndrom). In anderen Fällen reicht meist eine hausärztliche Abklärung, aber schiebe die Untersuchung nicht auf.
Bei einer einfachen Verstauchung oder leichten Zerrung sind 3–7 Tage die typische Schwellungsdauer. Bei straffer Kompression (Elastische Binde), Kühlen (RICE-Protokoll: Rest-Ice-Compression-Elevation) und Schonung verläuft die Regeneration schnell. Wenn nach 7 Tagen keine Besserung einsetzt oder starke Schmerzen bestehen, ist eine Röntgenuntersuchung zur Abklärung eines Knochenbruchs oder Sehnen-/Bandverletzung angezeigt. Bei schweren Verletzungen sofort in die Notaufnahme.
Typische Merkmale des Lipödems: symmetrische, unverhältnismäßige Fettansammlungen an Hüfte, Oberschenkel und Wade (bei schlanker Taille), der Fuß bleibt frei („Manschetten-Zeichen"), druckempfindliche Haut, leichte Blutergussneigung und Resistenz gegenüber klassischen Diäten. Wenn diese Punkte auf dich zutreffen, ist eine Konsultation bei einem Lipödem-Spezialisten (Lymphologe, Gefäßchirurg) ratsam. Differenzialdiagnose: Lipödem oder Lymphödem?
Einige praktische Tipps: 1) Stehe stündlich auf und gehe 2–3 Minuten (Timer im Handy), 2) Mache im Sitzen Knöchelkreisen und Zehenübungen 30 Sekunden pro Stunde, 3) Trage Kompressionsstrümpfe (mindestens Klasse I zur Prävention), 4) Ein 5-minütiger Spaziergang nach dem Mittagessen hilft viel, 5) Abends 30 Minuten Spaziergang + Hochlagerung der Beine, 6) 2–3-mal pro Woche pneumatische Kompression zu Hause. Bei anhaltenden Symptomen Konsultation beim Lymphologen.
 Zusammenfassung – Fußschwellung kurz gefasst
Zusammenfassung – Fußschwellung kurz gefasst
Quellen
- Su L, Huang H, Tong Y, und Mitarbeiter (2025). Intermittent pneumatic compression devices for the prevention and treatment of breast cancer-related lymphedema – a systematic review and meta-analysis. Supportive Care in Cancer. DOI: 10.1007/s00520-025-10159-8
- Kulchitskaya DB, Fesyun AD, Konchugova TV, Apkhanova TV (2024). Influence of intermittent pneumatic compression on microvasculature condition in lymphedema. Voprosy Kurortologii, Fizioterapii, i Lechebnoi Fizicheskoi Kultury. DOI: 10.17116/kurort202410106148
- Nickles MA, Ennis WJ, O'Donnell TF, Altman IA (2023). Compression therapy in peripheral artery disease: a literature review. Journal of Wound Care. DOI: 10.12968/jowc.2023.32.Sup5.S25