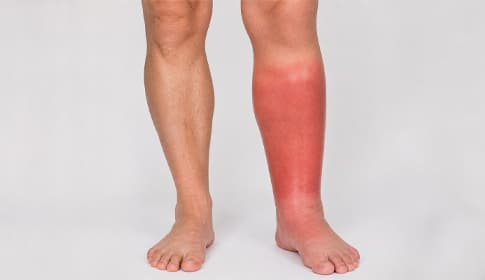
Mi az orbánc (erysipelas)?
Mi az orbánc (erysipelas)?
Obwohl Orbánc mit Antibiotika gut behandelbar ist, können seine Folgen dauerhaft sein. Besonders gefährlich sind wiederkehrende Rezidive, da sie im Laufe der Zeit bleibende Schäden am Lymphsystem verursachen können.
 Kernaussage
Kernaussage
Orbánc ist keine "leichte Hautentzündung", sondern eine akute Infektion, die eine dringende ärztliche Abklärung und antibiotische Therapie erfordert. Hausmittel, Salben oder Einbäder SIND ungeeignet. Eine frühzeitig eingeleitete, angemessene antibiotische Behandlung reduziert deutlich das Risiko langfristiger Komplikationen, einschließlich Lymphödem.
 Wie entsteht Orbánc?
Wie entsteht Orbánc?
Orbánc (Erysipel) wird in der Regel durch Bakterien der Art Streptococcus pyogenes verursacht. Diese Bakterien gelangen durch Hautverletzungen, Risse oder Wunden in den Körper. Kleine Schnitte, Schürfwunden, Verbrennungen, Wunden oder sogar Insektenstiche können als "Eindringpforten" dienen.
Gesunde Haut besitzt eine Schutzbarriere, die das Eindringen von Bakterien verhindert. Ist die Haut jedoch verletzt oder ist das Immunsystem geschwächt, ist diese Barriere kompromittiert und Bakterien können leichter eindringen.
Risikofaktoren
Unter bestimmten Bedingungen ist das Infektionsrisiko deutlich erhöht:
- Chronisches Lymphödem oder Lipödem – in geschwollenen, gespannten Geweben ist die Durchblutung schlechter und die Immunantwort reduziert
- Chronische venöse Insuffizienz, Unterschenkelgeschwür – offene Wunden sind permanente Eintrittspforten (häusliche Behandlung z. B. mit Softlaser möglich)
- Diabetes mellitus – reduzierte Immunantwort und verzögerte Heilung kleiner Verletzungen
- Erhöhter Body-Mass-Index (BMI > 30) – vermehrte Hautfaltenreizung und Pilzinfektionen in Hautfalten
- Pilzinfektion zwischen den Zehen – typische, oft übersehene Eintrittspforte
- Frühere Orbánc-Episode – nach einmaligem Orbánc ist aufgrund der Lymphgefäßschädigung ein erhöhtes Rezidivrisiko vorhanden
- Postoperative Situation nach onkologischen Eingriffen (insbesondere BCRL nach Brustkrebs) – das Lymphsystem ist bereits geschädigt
- Hohes Alter, geschwächte Allgemeimmunität
Wenn einer der oben genannten Risikofaktoren auf Sie zutrifft, lohnt sich die Durchsicht des Artikels zur Beurteilung von Fuß- und Beinödemen zur differenzialdiagnostischen Einordnung der Symptome.
Wie wird Orbánc übertragen?
Viele Patienten befürchten, Familienmitglieder könnten sich anstecken. Diese Sorge ist nur bedingt begründet. Orbánc gilt nicht als hochgradig ansteckend. Für eine Übertragung ist direkter Kontakt mit den Bakterien erforderlich, und in der Regel führt nur eine geschädigte Hautbarriere zur Infektion.
Einfach ausgedrückt: Ein Angehöriger kann sich anstecken, wenn er Ihre entzündete Haut intensiv berührt oder streichelt und danach die Erreger mit der Hand in eine eigene Wunde, ins Auge oder in den Mund überträgt. Wenn die Person sich nach dem Berühren gründlich die Hände wäscht und desinfiziert (z. B. mit einer verdünnten Haushaltsbleiche-Lösung), ist das Risiko, erkrankt zu werden, minimal.
Die Erreger werden nicht über die Luft übertragen; allein durch das gemeinsame Verweilen im selben Raum besteht keine Ansteckungsgefahr. Es bedarf direkter Berührung der infizierten Haut oder ihres Sekrets.
 Hygienemaßnahmen für Angehörige
Hygienemaßnahmen für Angehörige
Wenn du orbánc-versehene Haut versorgst, achte besonders auf Hygiene. Verwende Einmal-Gummihandschuhe und desinfiziere deine Hände nach jeder Behandlung (alkoholbasierte Händedesinfektion oder verdünnte Hypochlorit-Lösung). Gegenstände, Handtücher und Kleidung, die mit der behandelten Stelle in Kontakt kommen, sollten separat und bei hoher Temperatur gewaschen werden.
Die Symptome des Orbánc
Am häufigsten tritt Orbánc an den unteren Extremitäten auf, kann aber auch an Armen, Gesäß, Bauch oder sogar im Gesicht vorkommen. Anhand der Symptome ist er in der Regel leicht zu erkennen.
- Rötung: Im betroffenen Bereich entsteht eine ausgeprägte Rötung. Das Orbánc bleibt nicht unbedingt an der Eintrittsstelle, sondern beginnt zu expandieren. Die Haut ist reich an Lymphgefäßen, und sobald die Bakterien in diese Gefäße gelangen, breiten sie sich entlang dieser Gefäße aus. Daher ist eines der typischen Merkmale des Orbánc, dass die Hautrötung von der Eintrittsstelle aus entlang der Lymphbahnen nach oben zieht. Früher nannte man dieses Muster "flammenartige" Ausbreitung: Die Rötung steigt entlang einzelner Lymphgefäße nach oben, die Spitze bleibt schmal, nach unten wird sie breiter.
- Schwellung: Die betroffene Haut schwillt an und spannt. Diese Schwellung kann auch in der Umgebung der infizierten Stelle beobachtet werden.
- Wärme und Schmerz: Die Haut kann sich warm anfühlen; Druck- und Berührungsschmerzen treten auf. Die Schmerzintensität variiert und kann bei Druck oder Berührung zunehmen.
- Fieber und Allgemeinsymptome: Orbánc geht meist mit Fieber einher, das leicht bis hoch sein kann. Zu den weiteren Allgemeinsymptomen zählen Schüttelfrost, Kopfschmerzen, Müdigkeit und Muskelschmerzen.
- Bläschen oder Pusteln: Auf dem entzündeten Bereich können kleine Bläschen auftreten, die klare Flüssigkeit (Lymphflüssigkeit) oder Eiter enthalten können.
- Regionale Lymphknotenschwellung: Erreicht die Infektion nahegelegene Lymphknoten, können diese anschwellen, druckempfindlich und schmerzhaft werden.
Wann ist es dringlich? – Rote Warnzeichen
Bei folgenden Symptomen sollten Sie SOFORT die Notaufnahme oder den ärztlichen Bereitschaftsdienst aufsuchen:
- Hohes Fieber (> 39 °C), besonders mit Schüttelfrost
- Rasche Ausbreitung der Rötung (sichtbar in Stunden weiterwandernd)
- Schwarz-violette Verfärbung der infizierten Stelle
- Starke, pulsierende Schmerzen, deutlich stärker als üblich
- Schwere Kreislauf- oder Allgemeinsymptome, Verwirrtheit, niedriger Blutdruck
- Übelkeit, Erbrechen oder ausgeprägte Schwäche
Diese Zeichen können auf schwere Komplikationen wie eine Sepsis (Blutvergiftung) hinweisen und erfordern unter Umständen eine stationäre Behandlung mit intravenösen Antibiotika.
 Komplikationen des Orbánc
Komplikationen des Orbánc
Unbehandelter Orbánc kann schwerwiegende Komplikationen verursachen!
Sepsis (Blutvergiftung): Ohne Behandlung oder bei inadäquater Antibiotikawahl können die Bakterien in den Blutkreislauf gelangen und eine lebensbedrohliche Sepsis verursachen.
Hautprobleme: Nach einem Orbánc können Rückstände wie Verfärbungen, Flecken oder Narben auf der Haut verbleiben.
Fasziitis necroticans: Selten, aber sehr ernst – die Infektion zerstört dabei tiefer liegende Gewebsschichten und erfordert eine dringende chirurgische Intervention.
Lymphödem (auch Lymphstau): Bereits erwähnt: Die Erreger des Orbánc breiten sich in den Lymphgefäßen aus und verursachen dort Entzündungen. Die durch die Entzündung entstehende Vernarbung kann die Lymphgefäße schädigen, verengen oder verschließen. Selbst ein einziger Orbánc kann zu einem bleibenden Lymphödem führen. Wiederholte Orbánc-Episoden führen mit hoher Wahrscheinlichkeit zu einem Lymphödem.
Das Lymphsystem hat die Aufgabe, Lymphe aus dem Gewebe abzutransportieren. Kleine Lymphgefäße sammeln die Flüssigkeit und leiten sie an größere Gefäße weiter, die zu den Lymphknoten führen. Die Lymphknoten filtern die Lymphe und entfernen immunologisch wichtige Zellen und Substanzen. Wenn die durch Orbánc bedingte Entzündung die Lymphgefäße zerstört, ist die normale Funktion des Lymphsystems gestört. Dies führt zur Ausbildung eines Ödems (Schwellung).
Ein Lymphödem infolge eines Orbánc ist in der Regel eine dauerhafte, nicht vollständig umkehrbare Erkrankung und kann nur durch Erhaltungstherapien kontrolliert werden. Detaillierte klinische Hintergründe: Lymphödem – Formen, Ursachen und Stadien; häusliches Protokoll: Lymphödem-Behandlung zu Hause.
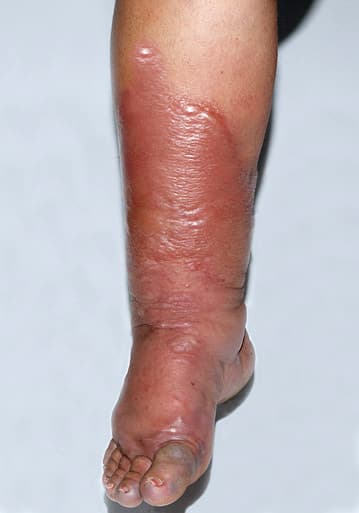
Chronischer, wiederkehrender Orbánc: Durch die geschädigte Lymphbahn steigt die Rückfallwahrscheinlichkeit. Nach einem Orbánc ist das Risiko für einen erneuten Befall am betroffenen Bein etwa 2–3-mal erhöht. Chronische, wiederkehrende (3+ Episoden) Orbánc-Verläufe führen typischerweise zu progredienten Lymphödemen.
Vorgehen bei Verdacht auf Orbánc
Wenden Sie sich umgehend an einen Arzt (Hausarzt oder Hautarzt). Je früher eine geeignete antibiotische Therapie beginnt, desto geringer das Risiko von Komplikationen.
Orbánc kann NICHT mit Hausmitteln, Einbädern, Brennnesseltee oder Salben behandelt werden!
Wenn Symptome auftreten:
- Vermeiden Sie Belastung: Schon die muskuläre Pumpbewegung beim Gehen fördert die Ausbreitung der Infektion.
- Nicht drücken, massieren oder kratzen des entzündeten Bereichs, da dies die Infektion verteilt.
- Halten Sie die betroffene Stelle sauber und trocken.
- Tragen Sie nichts auf und reiben Sie nicht! Feuchte Umschläge machen die Haut weicher und begünstigen die Verbreitung der Bakterien.
- Kühlen! Trockene Kühlung (auf keinen Fall feuchte Umschläge) reduziert die Entzündung und senkt die Hauttemperatur, was das Bakterienwachstum ungünstig beeinflusst und die Ausbreitung verlangsamt. Unter trockener Kühlung versteht man die Verwendung eines Kühlakkus oder einer Tüte gefrorener Erbsen, die nicht direkt auf die Haut gelegt, sondern durch ein Tuch getrennt wird. So wird die Haut nicht aufgeweicht, aber die kühlende Wirkung bleibt erhalten. Kühle jeweils 10–15 Minuten. Längeres Kühlen kann gefrierähnliche Hautschäden verursachen.
- Verhindern Sie, dass andere Personen die Wunde mit bloßen Händen berühren. Falls doch, sollen sie sofort Hände mit Seife und lauwarmem Wasser waschen und ein Händedesinfektionsmittel bzw. eine verdünnte Hypochlorit-Lösung verwenden.
- Wenden Sie pneumatische Kompression (Gerätetherapie) NICHT an! Während einer aktiven Hautinfektion ist die Behandlung zu pausieren, da der Druck die Bakterien verteilen kann.
- Hochlagern: Wenn Sie die betroffene Extremität hochlagern können (z. B. das Bein auf ein Regal legen), reduziert das Schwellung und Schmerz.
Heilungsdauer und Therapieprotokoll
Bei geeigneter Behandlung beträgt die Heilungsdauer eines Orbánc in der Regel 1–2 Wochen, kann jedoch von mehreren Faktoren abhängen.
Sobald Sie mit der Einnahme von Antibiotika beginnen – dies ist die grundlegende Therapie –, können Sie bereits nach 2–3 Tagen eine Besserung der Beschwerden bemerken. Fieber und allgemeines Unwohlsein klingen meist innerhalb der ersten 48 Stunden ab, während die gerötete, geschwollene Hautstelle in 7–10 Tagen zu verblassen beginnt.
Regeln für die Genesung
- Das vom Arzt verordnete Antibiotikum gemäß den Anweisungen einnehmen.
- Wichtig ist, die Tablette immer zur gleichen Zeit einzunehmen – so bleibt der Wirkspiegel im Blut gleichmäßig.
- Die verordnete Menge muss vollständig eingenommen werden, auch wenn Sie sich bereits besser fühlen! Ein vorzeitiges Absetzen kann Rückfälle und Resistenzbildungen begünstigen.
- Ruhe dich viel aus, besonders in den ersten Tagen, denn das Immunsystem arbeitet im ausgeruhten Zustand am effektivsten.
- Halten Sie die infizierte Stelle sauber und trocken! Keine Umschläge, kein Durchnässen!
- Bei Fieber oder Schmerzen nehmen Sie fiebersenkende bzw. schmerzlindernde Medikamente (z. B. Paracetamol oder Ibuprofen) nach ärztlicher Empfehlung.
- Trinken Sie viel Flüssigkeit – durch Infektion und Fieber ist der Flüssigkeitsbedarf erhöht.
Suchen Sie unbedingt einen Arzt auf, wenn sich die Symptome nach 3 Tagen (bei korrekter Einnahme der verschriebenen Medikamente) nicht bessern oder neue Symptome auftreten. Ebenso ist ärztliche Hilfe notwendig, wenn die Rötung weiter fortschreitet oder das Fieber nicht abklingt. In solchen Fällen kann ein Antibiotikawechsel oder eine intravenöse Therapie erforderlich sein.
Da Orbánc zu Rückfällen neigt, achten Sie auch nach vollständiger Abheilung auf Prävention. Schützen Sie die Haut vor Verletzungen und versorgen Sie auch kleine Wunden sofort.
Wie können Sie Rückfälle von Orbánc verhindern?
Wer einmal Orbánc hatte, hat ein erhöhtes Risiko für erneute Episoden. Prävention steht auf drei Säulen: Hautschutz, Erhalt der Durchblutung und, in bestimmten Fällen, prophylaktische Antibiotikatherapie.
Täglicher Hautschutz
- Tägliche Hautpflege: Verwenden Sie Feuchtigkeitscremes, besonders an trockenen, rissigen Stellen (Knöchel, Ferse, zwischen den Zehen).
- Sofortige Behandlung von Pilzinfektionen zwischen den Zehen – dies ist die häufigste Eintrittspforte für Orbánc. Antimykotische Creme + trocken halten + atmungsaktive Socken.
- Sofortige Versorgung kleiner Verletzungen: Desinfektion und Abdeckung kleinster Schnitte oder Schürfwunden. Nicht einfach verheilen lassen.
- Sorgfältige Behandlung von Insektenstichen: Besonders bei Mücken- und Zeckenstichen nach dem Kratzen desinfizieren.
- Schuh- und Strumpfhygiene: Wechseln, Waschen, atmungsaktive Materialien – verringern das Pilzinfektionsrisiko.
- Schonende Maniküre/Pediküre: Vermeiden Sie das zu starke Zurückschneiden der Nagelhaut, um Verletzungen zu vermeiden.
Unterstützung der Durchblutung
- Tragen von Kompressionsstrümpfen – besonders empfehlenswert bei chronischer venöser Insuffizienz, früherem Orbánc, Lymphödem oder Lipödem.
- Regelmäßige Bewegung in Kompressionsbekleidung – Schwimmen, Gehen, Radfahren.
- Pneumatische Kompression – bei Lymphödem oder chronischer Schwellung kann die erhaltende IPC-Therapie in der infektionsfreien Zeit zur Stabilisierung beitragen.
- Gewichtskontrolle – ein erhöhtes BMI beeinträchtigt sowohl die Venen- als auch die Lymphzirkulation sowie die Hautintegrität.
Prophylaktische Antibiotikabehandlung
Bei wiederkehrendem Orbánc (jährlich 2+ Episoden) kann der Arzt eine langfristige, niedrig dosierte prophylaktische Antibiotikatherapie verordnen. Typischerweise handelt es sich um eine 6–12 monatige, saisonale oder kontinuierliche Therapie (meist Penicillin-Derivate). Klinische Studien zeigen, dass dies das Rezidivrisiko um etwa 50–60 % senken kann. Eine solche Maßnahme sollte in jedem Fall mit Hausarzt oder Dermatologen besprochen werden.
Wiederkehrender Orbánc – was tun langfristig?
Wiederkehrender Orbánc ist kein Zufall. Obwohl die Bakterien das System verlassen, bleibt das Lymphsystem häufig geschwächt und empfänglicher für neue Infektionen. Das folgende Protokoll kann das Rezidivrisiko reduzieren:
- Wöchentliche Selbstkontrolle: Untersuchen Sie Ihre Füße und Beine auf neue Verletzungen, Rötungen oder Pilzbefall.
- Detaillierte fachärztliche Abklärung: Kombination aus Dermatologe und Lymphologe ist bei wiederkehrenden Orbánc-Episoden besonders sinnvoll.
- Blut- und Gewebeuntersuchungen: Bei hartnäckigen Infektionen ist die genaue Erregerbestimmung und Antibiotika-Sensitivitätsprüfung erforderlich.
- Lebensstil-Analyse: Was war die Eintrittspforte? Schuhe, Sport, Fußpflege, Pilzinfektion? Die Beseitigung der Ursache ist die beste Prävention.
- Tägliches Tragen von Kompressionskleidung: Kompression verringert das Ödemrisiko, reduziert Hautspannung und damit Verletzungsanfälligkeit.
- Abwägung einer prophylaktischen Antibiotikatherapie: Bei ≥3 Episoden/Jahr ist die Rücksprache über eine langfristige, niedrig dosierte Prophylaxe empfehlenswert.
- Stadiumbestimmung des Lymphödems: Falls wiederkehrender Orbánc zu Lymphgefäßschäden geführt hat, legt die ISL-Stadium-Bestimmung die Grundlage für langfristige Erhaltungsmaßnahmen.
 Klinische Evidenz zur Verbindung von Orbánc und Lymphödem
Klinische Evidenz zur Verbindung von Orbánc und Lymphödem
In den letzten Jahrzehnten bestätigen klinische Studien klar die Verbindung zwischen Orbánc und Schädigung des Lymphsystems.
Donahue et al. (2023) – Review zu Prävention und Therapie von BCRL
Bei Patientinnen mit postoperativem Lymphödem nach Brustkrebs (BCRL) tragen wiederkehrende Hautinfektionen (Erysipel, Cellulitis) wesentlich zum Fortschreiten des Stadiums bei. Prophylaktische Hautpflege, Vermeidung von Verletzungen und das Tragen von Kompression verringern nachweislich das Orbánc-Risiko.1
Su et al. (2025) – Meta-Analyse zu BCRL
Aus 14 randomisierten Studien mit 1397 Patientinnen: Wiederkehrende Erysipel-Episoden verschlechtern die Lebensqualität von BCRL-Patientinnen und beschleunigen das Fortschreiten des Stadiums. Prophylaktische pneumatische Kompression als Teil der Erhaltungstherapie kann indirekt die Infektionsneigung senken.2
Die klinische Kernaussage ist eindeutig: Neben der schnellen antibiotischen Therapie ist die langfristige Prävention (Hautpflege, Kompression, Lebensstil) gleichermaßen wichtig. Ein einmaliges Orbánc kann bleibende Schäden im Lymphsystem verursachen, sodass Prävention Rückfälle verhindern kann.
 Was sollten Sie NICHT tun bei Verdacht auf Orbánc oder aktiver Infektion?
Was sollten Sie NICHT tun bei Verdacht auf Orbánc oder aktiver Infektion?
Einige Behandlungsverfahren sind kontraindiziert und können die Infektion verschlimmern, wenn sie ignoriert werden.
- Pneumatische Kompression (Lymphmassage-Gerät) – während einer aktiven Infektion NICHT anwendbar, da der Druck die Bakterien "verstreuen" und eine generalisierte Blutvergiftung begünstigen kann.
- Manuelle Massage oder manuelle Lymphdrainage (MLD) – während einer aktiven Infektion nicht durchführbar; nach Abschluss der Antibiotikatherapie und mit ärztlicher Zustimmung wieder möglich.
- Feuchte Umschläge, Einbäder, langes lauwarmes Bad – sie erweichen die Haut und begünstigen die Verbreitung der Bakterien.
- Häusliche "Volksmittel" (Salben, Brennnesselumschläge) – ersetzen nicht die antibiotische Therapie; das verzögerte ärztliche Eingreifen kann schwerwiegende Komplikationen verursachen.
- Kratzen, Reiben oder Massieren der infizierten Stelle – beschleunigt die Ausbreitung der Infektion.
- Frühes Absetzen der Antibiotika – die Therapie muss vollständig beendet werden, auch wenn Sie sich nach 2–3 Tagen besser fühlen. Vorzeitiges Absetzen kann zu Rückfällen und Resistenzentwicklung führen.
- Sportliche Aktivität oder intensive Bewegung während einer aktiven Infektion – die Muskelpumpe beschleunigt die Ausbreitung der Bakterien. Ruhe ist in den ersten Behandlungstagen erforderlich.
 Wichtiger Hinweis
Wichtiger Hinweis
Orbánc erfordert in jedem Fall eine ärztliche Konsultation. Die oben genannten Maßnahmen (Kühlen, Ruhigstellen, Hochlagerung) ergänzen die ärztliche Therapie, ersetzen sie jedoch nicht. Eine schnelle, angemessene antibiotische Behandlung ist entscheidend zur Verhinderung langfristiger Komplikationen (insbesondere Lymphödem).
Weiterführende Leitfäden zu verwandten Themen
Risikofaktoren, Komplikationen und häusliche Maßnahmen zu den verwandten Krankheitsbildern werden ausführlich in den folgenden Artikeln beschrieben:
Lymphödem (die wichtigste Komplikation)
- Lymphödem – Formen, Ursachen und Stadien - umfassender Leitfaden zur Erkrankung
- Lymphödem Behandlung zu Hause – das tägliche CDT-Protokoll
- Lymphödem-Stadien (ISL 0–3) – stadiengerechte Anleitung
- BCRL nach Brustkrebs – spezielles Risiko und Therapie
- Lymphdrainage – manuelle und maschinelle Lymphmassage
Venenerkrankungen und Ulzera (Risikofaktoren)
- Venenerkrankungen – häusliche Maßnahmen – CEAP-Klassifikation, Kompression
- Unterschenkelulcus und EMS – mögliche Orbánc-Risikofaktoren
- Unterschenkelulcus – Behandlung mit Softlaser – parallele Modalität
- Rötlich-braune Flecken am Unterschenkel – Zeichen von PTS und C4-Stadium
Lipödem und differenzialdiagnostische Abklärung
- Lipödem – Symptome und Therapie
- Beinödeme – Ursachen und Behandlung – differenzialdiagnostische Leitlinie
Häusliche Geräte (nach Abheilung)
- Lymphmassagegerät – Multiindikations-Hub (während aktivem Orbánc KONTRAINDIZIERT)
- Lymphmassagegerät – wozu und wie auswählen?
 Häufig gestellte Fragen
Häufig gestellte Fragen
Orbánc geht typischerweise mit drei gemeinsamen Symptomen einher: rasch ausbreitende, scharf begrenzte Rötung (oft "flammenartig" nach oben), hohes Fieber oder Schüttelfrost und lokale Wärme und Schmerz. Eine "einfache" Hautentzündung oder Ekzem entwickelt sich meist langsamer, ohne Fieber und ohne schnelle Ausbreitung. Wenn die Symptome innerhalb von 24 Stunden auftreten und von Fieber begleitet sind, ist wahrscheinlich Orbánc – und eine dringende ärztliche Abklärung erforderlich.
Ja, leider kann bereits eine einzige Orbánc-Episode ausreichend sein, um bleibende Schädigungen der Lymphgefäße zu verursachen. Die Bakterien breiten sich in den Lymphgefäßen aus und hinterlassen Entzündungen und Vernarbungen. Wiederkehrende Orbánc-Episoden führen nahezu sicher zu einem Lymphödem. Daher sind eine schnelle, adäquate antibiotische Therapie und präventive Maßnahmen besonders wichtig.
Ja. Wer schon einmal Orbánc hatte, hat ein etwa 2–3-fach erhöhtes Risiko für eine erneute Episode am selben Bein. Das Lymphsystem ist bereits geschwächt, wodurch Bakterien leichter "wieder Fuß fassen" können. Bei 3+ Episoden pro Jahr kann der Arzt eine prophylaktische, niedrig dosierte Antibiotikatherapie in Erwägung ziehen.
Ja, aber nur nach vollständigem Abschluss der Antibiotikakur und mit ausdrücklicher Zustimmung des behandelnden Arztes. Während einer aktiven Infektion ist pneumatische Kompression VERBOTEN, da der Druck die Bakterien verteilen kann. Nach Abheilung kann die Erhaltungstherapie mit IPC jedoch helfen, Schwellungen zu kontrollieren und das Rezidivrisiko zu senken.
Orbánc ist nicht stark ansteckend. Für eine Übertragung ist direkter Kontakt mit der infizierten Haut erforderlich, und nur wenn die Haut des Kontaktträgers ebenfalls verletzt ist, kann eine Infektion entstehen. Es erfolgt keine Übertragung über die Luft. Bei korrekter Hygiene (Handschuhe, Händedesinfektion) sind Angehörige in der Regel geschützt.
Fußmykose ist eine der häufigsten Eintrittspforten für Orbánc. Therapie: zweimal täglich antimykotische Creme, gründliches Trocknen der Füße nach dem Duschen (insbesondere zwischen den Zehen), atmungsaktive Baumwollsocken, abwechselnder und desinfizierter Schuhwechsel. Wenn nach 2–4 Wochen keine Besserung eintritt, ist eine dermatologische Abklärung nötig. Bei chronischen Rückfällen kann eine langfristige Prophylaxe erforderlich sein.
In den ersten 2–3 Tagen, bis das Fieber abgeklungen ist und das Antibiotikum wirkt, sollten Sie sich auf jeden Fall schonen. Sport und körperlich anstrengende Arbeit sind nicht empfehlenswert, da die Muskelpumpe die Ausbreitung fördert. Ab Tag 4–7, wenn sich die Symptome bessern, sind vorsichtige Alltagsaktivitäten möglich, aber die betroffene Extremität sollte bis zum Abschluss der Therapie geschont werden.
 Zusammenfassung – Orbánc kurz gefasst
Zusammenfassung – Orbánc kurz gefasst
Quellen
- Donahue PMC, MacKenzie A, Filipovic A, Koelmeyer L (2023). Advances in the prevention and treatment of breast cancer-related lymphedema. Breast Cancer Research and Treatment. DOI: 10.1007/s10549-023-06947-7
- Su L, Huang H, Tong Y, és munkatársaik (2025). Intermittent pneumatic compression devices for the prevention and treatment of breast cancer-related lymphedema – a systematic review and meta-analysis. Supportive Care in Cancer. DOI: 10.1007/s00520-025-10159-8