Was ist eine Thrombose?
Was ist eine Thrombose?
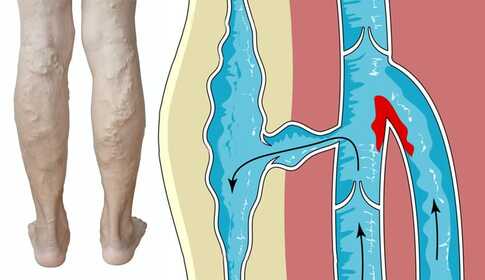
Eine Thrombose ist das "Gerinnen" von Blut innerhalb eines Gefäßes: Es bildet sich ein Blutgerinnsel (medizinisch Thrombus), das die Vene teilweise oder vollständig wie ein Pfropfen verschließen kann. Das Blut kann nicht mehr ungehindert zum Herzen zurückfließen, dadurch entstehen in dem betroffenen Bereich spannungsbedingte Schmerzen und Schwellungen.
Thrombosen entstehen überwiegend am Bein, meist an der Unterschenkelregion – je nachdem, welches Venensystem betroffen ist, unterscheiden wir zwei Grundformen: oberflächliche und tiefe Venenthrombose. Die klinische Bedeutung der beiden Formen unterscheidet sich grundlegend.
 Kernaussage
Kernaussage
Thrombose ist keine einheitliche Erkrankung: Die oberflächliche Thrombose ist milder und häufig "am Bein behandelbar"; die tiefe Venenthrombose (DVT) hingegen ist potenziell lebensgefährlich, weil sie zu einer Lungenembolie führen kann. Eine akute DVT erfordert stationäre Behandlung – zu Hause kannst du nur Prävention und postthrombotische Nachbehandlung durchführen.
 Wie entsteht sie? – Der venöse Kreislauf und die Virchow-Trias
Wie entsteht sie? – Der venöse Kreislauf und die Virchow-Trias
Grundlagen der venösen Zirkulation
Die Venen durchziehen den ganzen Körper. Sie sammeln das sauerstoffarme Blut und führen es zurück zum Herzen und von dort in die Lunge, wo es wieder Sauerstoff aufnimmt; die Arterien bringen das Blut erneut zu den Organen. Die oberflächlichen Venen sammeln Blut aus Haut, Schleimhäuten und oberflächennahen Bereichen – sie laufen nicht direkt an der Oberfläche zum Herzen, sondern münden in die tiefen, dicken Venen, die als Haupt"kanäle" zum Herzen führen.
In den Venen fließt das Blut passiv. Bei Bewegung ziehen sich die Muskeln zusammen, komprimieren die Venen und pressen das Blut vorwärts. Das Blut fließt stets in Richtung Herz, weil die Klappen in den Venen als Schleusen nur in diese Richtung durchlassen. Das ist die sogenannte Muskelpumpe – der natürliche Motor des venösen Kreislaufs.
Bewegungsmangel führt zum Stillstand der Muskelpumpe: Das Blut stagniert, fließt langsamer und die Neigung zur Gerinnung steigt. Dies ist einer der zentralen Mechanismen der Thromboseentstehung.
Virchow-Trias – drei Faktoren, die zusammen Thrombosen begünstigen
Bei der Entstehung einer Thrombose unterscheidet man klassisch drei Faktoren (seit Virchow, 1856, Grundlage der Gefäßmedizin):
- Schädigung der Gefäßwand (z. B. Venenverletzung, Entzündung, Venenkatheter).
- Veränderung oder Verlangsamung des Blutflusses (Bewegungsmangel, langes Sitzen/Liegen, schwere Krampfadererkrankung).
- Veränderung der Blutzusammensetzung, erhöhte Gerinnungsneigung (erbliche Gerinnungsstörung, hormonelle Faktoren, bösartige Erkrankung, Rauchen).
Jeder dieser Faktoren erhöht für sich das Risiko; treten sie gemeinsam auf, vervielfacht sich die Wahrscheinlichkeit einer Thrombose.
Arten der Thrombose – oberflächlich vs. tiefvenös
| Merkmal | Oberflächliche Thrombose | Tiefe Venenthrombose (DVT) |
|---|---|---|
| Wo tritt sie auf? | Venen nahe der Hautoberfläche | Tiefvenen zwischen den Muskeln |
| Schweregrad | Leichter, oft "am Bein behandelbar" | Kann lebensgefährlich sein – mit Risiko für Lungenembolie |
| Typische Symptome | Lokale Rötung, druckschmerzhafte Knötchen/Verhärtung entlang der Vene | Einseitige Schwellung des Beins/Unterschenkels, Schmerzen, Wärmegefühl |
| Dringlichkeit | Ärztliche Abklärung, meist ambulant | DRINGEND – stationäre Behandlung erforderlich |
| Risiko Lungenembolie | Niedrig | Hoch |
Oberflächliche Thrombose (Phlebitis)
Thrombosen in oberflächennahen, häufig geschlängelten Krampfadern. Entlang der Vene tritt streifenförmige Rötung auf, tastbar ist ein druckempfindlicher, stellenweise verhärteter Strang. Der Zustand klingt meist von selbst ab oder lässt sich ambulant behandeln – trotzdem solltest du immer einen Arzt aufsuchen, da in seltenen Fällen eine Ausbreitung in das tiefe Venensystem möglich ist.
Tiefe Venenthrombose (DVT) – der "heimtückische Gegner"
Schätzungsweise 16–20 Tausend Menschen pro Jahr erleiden in Ungarn eine tiefe Venenthrombose, und viele sterben an ihren Komplikationen. Man nennt sie "heimtückisch", weil sie oft ohne deutliche Vorzeichen plötzlich auftritt – und wegen der Gefahr der Lungenembolie sofort lebensbedrohlich sein kann.
Der Thrombus in der Tiefenvene haftet an der Gefäßwand und wächst. Löst sich ein Teil davon, wird er mit dem Blutstrom zum Herzen und von dort in die Lunge transportiert – das ist die Lungenembolie. Je nach Größe verschließt das Gerinnsel eine Lungenarterie: Der Verschluss eines großen Gefäßes führt oft unmittelbar zum Tod, ein kleineres Embolus kann zum Absterben des betroffenen Lungenareals (Lungeninfarkt) führen.
Symptome und Warnzeichen einer Thrombose
Thrombosen entwickeln sich oft schleichend und unbemerkt. In den meisten Fällen gibt es keine klar erkennbaren Vorzeichen. Die Erkrankung beginnt meist damit, dass
- dein Knöchel, dein Fuß oder dein Unterschenkel anschwillt;
- du starke, spannungsartige Schmerzen im betroffenen Bereich verspürst;
- die Haut gerötet ist und sich der geschwollene Bereich warm anfühlt.
Die klassische "Lehrbuch"-Trias der DVT-Symptomatik ist die plötzlich auftretende einseitige Extremitätenschwellung, Schmerzen und Rötung – doch bei vielen Betroffenen sind die Symptome diskreter oder unspezifischer.
 Wann sofort den Rettungsdienst rufen (ruf: 112)?
Wann sofort den Rettungsdienst rufen (ruf: 112)?
Die folgenden Symptome können auf eine Lungenembolie hindeuten – zögere nicht, den Notruf zu wählen:
- plötzlich einsetzende Brustschmerzen, Atemnot, beschleunigte Atmung;
- plötzlich einsetzender Husten, eventuell mit blutigem Auswurf;
- rascher Herzschlag, Schwindel, Ohnmacht;
- plötzliche, einseitige Schwellung des Beins innerhalb eines halben Tages zusammen mit einem der oben genannten Symptome.
Was erhöht das Thromboserisiko? Risikofaktoren
Viele prädisponierende Faktoren sind bekannt. Das Risiko ist höher, wenn mehrere Faktoren gleichzeitig vorliegen.
- Längere Immobilität – "Zwangspause", stationärer Aufenthalt nach Operation, Gipsbehandlung nach Knochenbruch. Die Muskeln pumpen das venöse Blut nicht, der Fluss verlangsamt sich und das Blut kann gerinnen.
- Langes Sitzen – stundenlanges Autofahren, lange Flugreisen (siehe Reisebedingte Thrombose).
- Venenverletzung oder Operation – kann das Risiko für Blutgerinnsel erhöhen; unter Narkose weiten sich die Venen.
- Bestimmte Krebserkrankungen – können die Menge an gerinnungsfördernden Substanzen im Blut erhöhen, und ein wachsender Tumor kann benachbarte Venen zusammendrücken.
- Erbliche Gerinnungsstörung (z. B. Leiden-Mutation, Antithrombin-Mangel).
- Herzinsuffizienz – aufgrund der Herzschwäche verlangsamt sich der Blutfluss.
- Pacer, zentraler Venenkatheter – können die Gefäßwand reizen und den Blutfluss verlangsamen.
- Antibabypillen, Hormonbehandlungen – können die Blutgerinnungsneigung erhöhen.
- Rauchen – beeinflusst Gerinnung und Durchblutung erheblich.
- Schwangerschaft – der im Uterus wachsende Fetus kann Becken- und Beinvenen komprimieren und so den Blutfluss verlangsamen. Zu speziellen Situationen siehe den Artikel Schwangerschaftsbedingte Krampfadern.
- Schwere Adipositas – wirkt sich nachteilig auf die venöse Zirkulation aus.
- Krampfaderleiden (Varikosis) – venöse Stase erhöht das Risiko. Details im Artikel Ursachen, Symptome und Behandlung von Varizen.
- Frühere Thrombose – wer bereits eine tiefe Venenthrombose oder Lungenembolie hatte, hat ein höheres Wiederholungsrisiko.
Spezielle Situation: reisebedingte Thrombose
Eine gefürchtete Komplikation langer Reisen ist die tiefe Venenthrombose. Bei stundenlanger Bewegungslosigkeit verlangsamt sich die Durchblutung in der unbewegten Extremität, und das stagnierende Blut kann in den Gefäßen gerinnen. Sobald du wieder aufstehst, können sich die zusammenziehenden Muskeln lösen und das Gerinnsel in Bewegung setzen – es gelangt ins Herz und von dort in die Lunge und kann eine lebensgefährliche Lungenembolie auslösen.
Neben der erzwungenen Bewegungsunfähigkeit spielen weitere prädisponierende Faktoren eine Rolle: ausgeprägte Krampfadern, vermehrte Gerinnungsneigung, Einnahme von Verhütungsmitteln oder Hormonpräparaten, Gefäßschäden, Rauchen, Übergewicht und generell bewegungsarme Lebensweise. Wenn dich das betrifft, gehörst du zu einer höheren Risikogruppe – das ist kein Grund zur Panik, sondern zur Vorbereitung.
Prävention auf langen Reisen
- Flüssigkeitszufuhr: Trinke viel, meide Alkohol und übermäßigen Koffeinkonsum.
- Kompressionsstrümpfe: Präventive Strümpfe mit 15–20 mmHg für lange Flüge oder Autofahrten.
- Bewegung jede Stunde: Wenn du fährst, halte an Rastplätzen und laufe ein paar Runden; im Flugzeug steh auf und gehe im Gang umher.
- Übungen vor Ort: Auch im Sitzen kannst du Zehenstand und Fußrückbewegungen 20–30 Mal durchführen – das aktiviert die Wadenmuskelpumpe.
- Häusliches Gerät: Wenn Risikofaktoren auf dich zutreffen, lohnt es sich, ein tragbares EMS-Gerät mitzunehmen.
 Mein Tipp für lange Reisen
Mein Tipp für lange Reisen
Das Wichtigste ist regelmäßige Unterbrechung und Aktivierung der Wadenmuskelpumpe. Schon 5 Minuten Gehen alle 1–2 Stunden reduziert deutlich das venöse Stauungsrisiko. Kompressionsstrümpfe und reichliche Flüssigkeitszufuhr sind auf langen Reisen stets empfehlenswert.
Was ist zu tun bei Verdacht auf Thrombose
Wenn du eines der oben genannten Symptome bemerkst, suche unverzüglich einen Arzt auf – bewege dich dabei möglichst wenig. Wenn der Thromboseprozess bereits begonnen hat, kannst du zu Hause kaum etwas Wirksames tun; Aufschub verschlechtert nur die Lage.
 Wichtige Information
Wichtige Information
Die Behandlung einer frischen, akuten tiefen Venenthrombose darf nur im Krankenhaus erfolgen, wo Fachleute mit Antikoagulanzien und durch Verbesserung der Durchblutung bzw. bei Bedarf mit kathetergestützten Eingriffen helfen. Häusliche Therapiegeräte sind in der akuten Phase verboten.
Wenn du unterwegs oder zuhause Thromboseverdacht hast, führe keine Beinübungen durch, da Bewegung das Gerinnsel lösen kann. Ruhe dich aus und suche so schnell wie möglich ärztliche Abklärung.
Akute Komplikation: Lungenembolie
Die gefürchtetste Komplikation der tiefen Venenthrombose ist die Lungenembolie. Glücklicherweise tritt sie nur in einem Teil der Fälle auf – wenn sie jedoch auftritt, ist sie eine akute Lebensbedrohung.
Wenn sich das in der Vene entstandene Gerinnsel ganz löst oder ein Teil davon abreißt, gelangt es mit dem Blutstrom zum Herzen und von dort in die Lunge – das nennt man Embolisation. Das in die Lunge geschwemmte Gerinnsel bezeichnet man als Lungenembolie. Je nach Größe verschließt das Gerinnsel eine Lungenarterie, was zu einem plötzlich auftretenden, schweren Zustand führt:
- Der Verschluss eines größeren Lungengefäßes führt oft unmittelbar zum Tod;
- Ein kleineres Embolus verursacht das Absterben des betroffenen Lungenareals (Lungeninfarkt) und heilt in jedem Fall mit Folgen.
 Lungenembolie – sofort Rettungsdienst rufen (ruf: 112)!
Lungenembolie – sofort Rettungsdienst rufen (ruf: 112)!
- plötzliche Brustschmerzen, "hämmernder" Herzschlag;
- Atemnot, Luftmangel, schnelle flache Atmung;
- Husten, eventuell mit blutigem Auswurf;
- Schwindel, Ohnmachtsgefühl, Blässe, kalter Schweiß.
Jedes dieser Symptome zusammen mit einer einseitigen, plötzlich aufgetretenen Bein‑/Unterschenkel‑Schwellung ist hochgradig verdächtig – der Betroffene soll sich nicht bewegen, rufe umgehend den Rettungsdienst.
 Spätkomplikation: postthrombotisches Syndrom (PTS)
Spätkomplikation: postthrombotisches Syndrom (PTS)
Nach einer Thrombose wirst du nie wieder ganz "wie zuvor" sein. Die Erkrankung endet immer in einem gewissen "Restzustand", mit dem du dein Leben lang leben musst. Das nennt man den Zustand nach Thrombose – medizinisch postthrombotisches Syndrom (PTS).
Das Gerinnsel verändert sich fortlaufend: Teilweise wird es resorbiert, teilweise lagert sich Bindegewebe ein. Nach etwa 90–120 Tagen ist der Prozess in der Regel abgeschlossen. Die Durchblutung des betroffenen Beins ist dann nicht mehr wie vor der Thrombose – die Venenwand und die Venenklappen sind oft dauerhaft geschädigt, der venöse Rückfluss bleibt gestört.
Wie stark die Restsymptomatik ausfällt, hängt von vielen Faktoren ab: Größe des Thrombus, Schnelligkeit der Behandlung, individuelle Gerinnungs- und Regenerationsfähigkeit. Bei etwa 20–50 % der Patienten tritt ein mildes bis moderates PTS auf, bei 5–10 % eine schwere Form – teilweise trotz adäquater Antikoagulation.
Typische PTS‑Symptome
- dauerhafte Schwellung der betroffenen Extremität;
- spannungsartige Schmerzen, "schweres Bein"‑Gefühl;
- bräunlich‑violette Hautverfärbung (Hämosiderinablagerung) – Details im Artikel Rötlich‑brauner Fleck am Unterschenkel – was ist das?;
- Hauttrockenheit, Risse, gelblicher Austritt von Flüssigkeit (Lymphsekret);
- in schweren Fällen chronische, langsam oder nicht heilende venöse Unterschenkelgeschwüre.
Ziel der häuslichen Behandlung
- Verhinderung eines Wiederauftretens der Thrombose;
- Milderung der Restsymptome;
- Vermeidung schwerer Komplikationen (z. B. venöse Unterschenkelgeschwür).
Regelmäßige Bewegung – Grundpfeiler der PTS‑Therapie
Die natürliche Motorik des venösen Kreislaufs ist die Wadenmuskelpumpe. Wenn du eine Thrombose durchgemacht hast und körperlich in der Lage bist, ist regelmäßige Bewegung das wichtigste Mittel. Brich damit niemals vollständig ab.
Es geht nicht um Leistungssport: Regelmäßiges Gehen ist vollkommen ausreichend. Wenn du nur so viel schaffst, ein paar Runden im Zimmer zu gehen, dann tue das – mehrmals täglich. Wenn möglich, jogge oder fahre 3–4 Mal pro Woche Fahrrad, jeweils mindestens eine Stunde (mehr ist besser).
Häusliche Geräte – wenn aktive Bewegung eingeschränkt ist
Bei Lähmungen, Muskelschwäche, erheblichem Übergewicht, Gelenkschmerzen, nach Operationen oder während langer Reisen, wenn du nicht genug aktiv sein kannst, können häusliche Medizinprodukte die Wirkung der Wadenmuskelpumpe unterstützen.
Muskelstimulator (EMS)‑Geräte
EMS‑Geräte lösen rhythmische Kontraktionen der Wadenmuskulatur mittels elektrischer Impulse aus – genau wie beim Gehen. Bei PTS und ergänzend zur Thrombose‑Prävention kann eine tägliche Behandlung von 20–30 Minuten die venöse Zirkulation unterstützen. Auswahl und Produktangebot finden Sie auf der Kategorie‑Seite.
Lymphdrainagegerät (pneumatische Kompression, IPC)
Die luftgefüllten Manschetten werden nacheinander gefüllt und entlüftet und „massieren" so das Bein von unten nach oben. Bei PTS besonders empfehlenswert, da es sowohl den venösen als auch den lymphatischen Abfluss unterstützt – gut dokumentierte Evidenz für die Reduktion chronischer Schwellung und Spannungsschmerz liegt vor.
Power Q-1000 Plus Lymphdrainagegerät
Einsteigergerät für den Heimgebrauch bei milden bis moderaten PTS‑Beschwerden.
Power Q-2200 Lymphdrainagegerät
Mittelklassegerät mit mehreren Behandlungsprogrammen – geeignet bei ausgeprägter, oft fluktuierender Schwellung.
Power Q-1000 Premium Lymphdrainagegerät
Fortgeschrittenes Heimgerät mit mehreren Programmen und höherem Komfort – geeignet für schwerere PTS‑Zustände und chronische venöse Insuffizienz.
Wie beugst du einem Wiederauftreten der Thrombose vor?
Wenn du bereits eine Thrombose hattest, ist das Wiederholungsrisiko deutlich erhöht – du musst dein Leben lang auf dich achten. Thrombosen lassen sich oft besser verhindern als behandeln.
- Halte die bei Entlassung verordneten Medikamente regelmäßig ein.
- Bei manchen Antikoagulanzien muss die Gerinnungsneigung regelmäßig kontrolliert werden – die Laborwerte bestimmen ggf. die Dosis. Bei moderneren direkten oralen Antikoagulanzien (DOACs) ist diese enge Kontrolle in der Regel nicht nötig.
- Ändere niemals eigenmächtig die Dosierung – nur nach Rücksprache mit dem behandelnden Arzt.
- Gehe regelmäßig zu Labor‑Kontrollen (in der Regel monatlich bis zweimonatlich) und bespreche die Ergebnisse mit deinem Arzt.
- Eine Überdosierung von Blutverdünnern kann zu Blutungsneigung führen: spontane Zahnfleischblutungen, langes Nachbluten nach Nadelstichen oder unerklärliche Blutergüsse sind Warnzeichen.
- Bewege dich täglich – 60–70 Minuten Gehen, Joggen oder Radfahren (auch in mehreren Einheiten). Unterschätze die Bedeutung von Bewegung nicht.
- Unternimm keine langen Autofahrten, Bus‑ oder Flugreisen ohne präventive Maßnahmen – steh mindestens alle 30 Minuten auf und bewege dich kurz.
- Wenn du rauchst, höre auf.
- Wenn du hormonelle Verhütungsmittel einnimmst, spreche mit deinem Arzt über mögliche Alternativen.
- Bei Übergewicht reduziere schrittweise Pfunde durch Ernährungsumstellung und regelmäßige Bewegung.
- In der Regel ist eine Antikoagulation nach einer Thrombose für 3–6 Monate erforderlich. Ob eine Fortführung darüber hinaus nötig ist, entscheidet der behandelnde Arzt anhand der Risikofaktoren. Ohne Reduktion der Risikofaktoren kann eine lebenslange Medikation erforderlich sein.
 Häusliche Geräte – wann solltest du sie NICHT verwenden?
Häusliche Geräte – wann solltest du sie NICHT verwenden?
Für die zur PTS‑Häuslichkeit empfohlenen Geräte (EMS, Lymphdrainagegeräte) gibt es absolute Kontraindikationen – kenn diese zur sicheren Anwendung.
Wann NICHT das Lymphdrainagegerät (IPC) verwenden?
- Akute tiefe Venenthrombose – stationäre Behandlung erforderlich, häusliches IPC verboten
- Verdacht auf oder bestehende akute Lungenembolie
- Schwere, dekompensierte Herzinsuffizienz
- Akute Hautinfektion, Ekzem oder offene Wunde am Behandlungsareal
- Aktiv maligne Tumorerkrankung im Behandlungsbereich ohne Freigabe durch den behandelnden Arzt
Wann NICHT den Muskelstimulator (EMS) verwenden?
- Eingepflanzter Herzschrittmacher oder Defibrillator
- Verdacht auf akute Thrombose oder frisch diagnostizierte DVT
- Infizierte oder entzündete Hautflächen im Behandlungsbereich
- Bösartige Tumorerkrankung im Behandlungsbereich
- Schwangerschaft (im Bereich von Bauch und Lenden)
 Wichtige Information
Wichtige Information
Bevor du ein häusliches Gerät anwendest, frage deinen behandelnden Arzt – besonders bei PTS, wo klinisches Bild und Gerinnungsstatus individuell variieren. Lies die Gebrauchsanweisung des Geräts.
 Wissenschaftlicher Hintergrund
Wissenschaftlicher Hintergrund
Globale Belastung durch venöse Thromboembolie
Der Review von Heit und Kollegen (2016) zeigt, dass die venöse Thromboembolie (DVT und Lungenembolie zusammen) eine der häufigsten Todesursachen in stationären und ambulanten Patientengruppen ist; bei etwa 30 % der Patienten tritt innerhalb von 10 Jahren nach dem initialen Ereignis ein Rezidiv auf.1
Kompressionsstrümpfe auf langen Flügen
Die Cochrane‑Übersicht von Clarke und Mitarbeitern (2021) zeigt, dass das Tragen graduierter Kompressionsstrümpfe auf Flügen über vier Stunden bei asymptomatischen, erhöht risikobehafteten Passagieren die Häufigkeit symptomloser DVT und Beinödemen signifikant reduziert.2
Klinische Behandlung des postthrombotischen Syndroms
Der Konsensus von Kahn und Mitarbeitern (2021) besagt, dass in der klinischen Praxis des PTS die graduierte Kompressionstherapie und strukturierte körperliche Aktivität (Wadenmuskelpumpen‑Programm) die zentralen Therapieelemente sind; intermittierende pneumatische Kompression kann als ergänzende Modalität über Kompressionsstrümpfe hinaus die Symptome weiter lindern.3
Pneumatische Kompression und venöser Rückfluss
In der klinischen Studie von Kakkos und Mitarbeitern (2001) verbesserte intermittierende pneumatische Kompression die venöse Hämodynamik und linderte Symptome chronischer venöser Insuffizienz – dies ist auch für die häusliche PTS‑Behandlung relevant.4
ESVS 2022 europäische Leitlinien
De Maeseneer und Kollegen haben die Leitlinien der European Society for Vascular Surgery (ESVS) 2022 zur Behandlung der chronischen venösen Erkrankung der unteren Extremität herausgegeben; sie stellen den aktuellen Standard für Behandlungsalgorithmen dar.5
 Häufig gestellte Fragen
Häufig gestellte Fragen
Die oberflächliche Thrombose betrifft Venen nahe der Haut, lässt sich meist ambulant behandeln und hat ein geringes Lungenembolie‑Risiko. Die tiefe Venenthrombose (DVT) betrifft das tiefe Venensystem, kann lebensgefährlich sein und erfordert stationäre Behandlung zur Antikoagulation und Prophylaxe der Lungenembolie.
Flüge über vier Stunden können das DVT‑Risiko erhöhen, insbesondere wenn weitere Risikofaktoren vorliegen (Krampfadern, Verhütungsmittel, Rauchen, Übergewicht). Zur Prävention werden 15–20 mmHg Kompressionsstrümpfe, ausreichende Flüssigkeitszufuhr und stündliche Bewegung empfohlen – Details im Abschnitt reisebedingte Thrombose.
PTS ist die häufigste späte Komplikation einer tiefen Venenthrombose – bei 20–50 % der Patienten tritt eine milde bis mäßige Form, bei 5–10 % eine schwere Form auf. Symptome: anhaltende Bein‑/Unterschenkelschwellung, Schweregefühl, bräunlich‑violette Hautverfärbung (Hämosiderin) und in schweren Fällen venöse Unterschenkelgeschwüre. Details und häusliche Behandlungsprotokolle im Abschnitt PTS.
Eine akute tiefe Venenthrombose darf ausschließlich im Krankenhaus behandelt werden (Antikoagulation, bildgebende Verfahren, ggf. kathetergestützte Eingriffe). Häusliche physiotherapeutische Geräte sind in der akuten Phase VERBOTEN. In der PTS‑Phase (nach stationärer Behandlung) sind Bewegung, Kompressionsstrümpfe, EMS und intermittierende pneumatische Kompression wichtige Bestandteile der langfristigen Therapie.
Ja: Nach der stationären Akutbehandlung, in der Regel 3–4 Monate später und nur mit Zustimmung des behandelnden Arztes, ist die pneumatische Kompression ein Schlüsselbestandteil der häuslichen PTS‑Therapie. In der akuten Phase ist sie VERBOTEN und bei aktiver DVT oder Lungenembolie kontraindiziert – die detaillierte Kontraindikationsliste findest du in Abschnitt 11.
Nach einer frischen DVT ist in der Regel eine Antikoagulation von 3–6 Monaten erforderlich. Ob danach weiterbehandelt wird, entscheidet der behandelnde Arzt anhand der Risikofaktoren und des Rezidivrisikos. Bei schweren oder wiederholten DVTs oder fehlender Möglichkeit zur Risikoreduktion kann die Therapie lebenslang erforderlich sein.
 Zusammenfassung – schnelle Übersicht
Zusammenfassung – schnelle Übersicht
Quellen
- Heit JA (2015). Epidemiology of venous thromboembolism. Nature Reviews Cardiology. PubMed: 26076949
- Clarke MJ et al. (2021). Compression stockings for preventing deep vein thrombosis in airline passengers. Cochrane Database of Systematic Reviews. PubMed: 34611891
- Kahn SR et al. (2021). The post-thrombotic syndrome: evidence-based prevention, diagnosis, and treatment strategies. Hematology American Society of Hematology Education Program. PubMed: 34889360
- Kakkos SK et al. (2001). Improved hemodynamic effectiveness of a new intermittent pneumatic compression system in patients with chronic venous insufficiency. Journal of Vascular Surgery. PubMed: 11700495
- De Maeseneer MG et al. (2022). European Society for Vascular Surgery (ESVS) 2022 Clinical Practice Guidelines on the Management of Chronic Venous Disease of the Lower Limbs. European Journal of Vascular and Endovascular Surgery. PubMed: 35027279