Die Izomstimuláció ist eine effektive Ergänzung zum Beckenbodenmuskeltraining. Eine umfassende Auswertung des Cochrane-Instituts aus dem Jahr 2022 zeigte, dass mit Elektrostimulation ergänztes PFMT bessere Ergebnisse bringen kann als alleiniges Training.1
 Kerngedanke
Kerngedanke
Regelmäßigkeit ist der Schlüssel zum Erfolg. Die Elektrostimulationsbehandlung – wie Training – wirkt nur bei konsequenter Anwendung. Täglich 20–30 Minuten, mindestens 8–12 Wochen.
Warum einen Izomstimulator verwenden?
Beckenbodentraining (Kegel-Übungen) ist an sich wirksam, doch etwa 30 % der Betroffenen können diese Muskeln nicht selbstständig und korrekt anspannen. Der Elektrostimulator löst mit niederintensiven Impulsen gezielt Muskelkontraktionen aus – punktgenau und konzentriert.
| Methode | Vorteil | Erwartetes Ergebnis |
|---|---|---|
| Kegel-Übungen allein | Überall durchführbar, kostenfrei | 2–4 Monate regelmäßiges Training |
| Kegel + Elektrostimulation | Zielgerichteter, intensiver, messbar | Nach 2–4 Wochen spürbare Besserung |
| Kegel + ES + Biofeedback | Objektives Feedback, langanhaltende Wirkung | 2–4 Wochen + dauerhafte Erhaltung |
 Wichtig
Wichtig
Vor Beginn der Behandlung ist eine ärztliche Abklärung zur Bestimmung der Inkontinenzform erforderlich. Stress-, Drang-, Misch- und Stuhlinkontinenz benötigen unterschiedliche Behandlungsprotokolle. Mehr zu den Typen hier →
 Behandlungsprotokolle – nach Typ
Behandlungsprotokolle – nach Typ
Welche Inkontinenzform vorliegt, ist entscheidend. Die richtige Programmauswahl ist Basis für den Therapieerfolg. Üblicherweise werden die nachfolgenden Einstellungen verwendet (Programme können je nach Gerät variieren).
Ziel: Kraftsteigerung der Beckenbodenmuskulatur und des Schließmuskels.
Frequenz: 35–50 Hz (schnelle Kontraktionen)
Impuls: 200–300 µs Pulsbreite, alternierender Zyklus (Arbeit/Pause z. B. 5 s / 10 s)
Behandlungsdauer: 20–30 Minuten/Sitzung
Häufigkeit: Erste 2 Wochen: jeden zweiten Tag, danach: täglich
Zeitraum: Mindestens 8–12 Wochen
Ziel: Dämpfung der überaktiven Blase und Reduktion unwillkürlicher Kontraktionen.
Frequenz: 10–20 Hz (langsame, beruhigende Stimulation)
Impuls: 200 µs Pulsbreite, kontinuierlich oder langsamer Zyklus
Behandlungsdauer: 20 Minuten/Sitzung
Häufigkeit: Täglich oder jeden zweiten Tag
Zeitraum: Mindestens 8–12 Wochen
Ziel: Spannung reduzieren + Muskeltraining – in zwei Phasen.
1. Phase: Blasenberuhigendes Programm (10–20 Hz) – 10 Minuten
2. Phase: Muskeltrainingsprogramm (35–50 Hz) – 15–20 Minuten
Häufigkeit: Täglich (die meisten Geräte steuern die beiden Phasen automatisch)
Zeitraum: Mindestens 12 Wochen
Ziel: Kraftsteigerung des analen Schließmuskels.
Frequenz: 35–50 Hz
Impuls: 200–300 µs, alternierender Zyklus
Elektrode: Rektalsonde (empfohlen) oder Oberschenkelnahe Elektroden
Behandlungsdauer: 20 Minuten/Sitzung
Zeitraum: Mindestens 12–16 Wochen (langsamere Besserung zu erwarten)
 Elektroden- und Sondenplatzierung
Elektroden- und Sondenplatzierung
Die Inkontinenzbehandlung kann mit auf der Haut geklebten selbstklebenden Elektroden oder mit einer Körperhohlraumsonde (vaginal/rektal) durchgeführt werden. Die Sondenbehandlung ist in der Regel effektiver, da die Impulse direkt auf die Beckenbodenmuskulatur wirken.
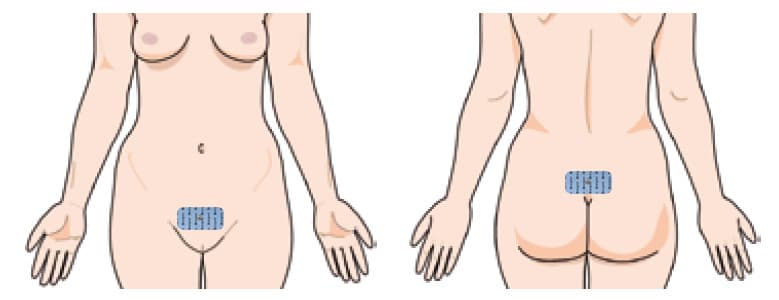
1. Stimulation über die Haut: Schamhügel–Kreuzbein
Es werden zwei großflächige (50×90 mm) selbstklebende Elektroden benötigt. Eine wird auf dem Schamhügel platziert (bei Männern 2–4 cm über der Peniswurzel), die andere auf dem Kreuzbein. Die Elektroden werden an den beiden Enden desselben Stimulationskabels angeschlossen.
 Hinweis
Hinweis
Diese Platzierung wird häufig empfohlen, ist jedoch wegen des großen Elektrodenabstands weniger zielgerichtet. Effektiver kann die Platzierung in der Leiste (siehe unten) sein.
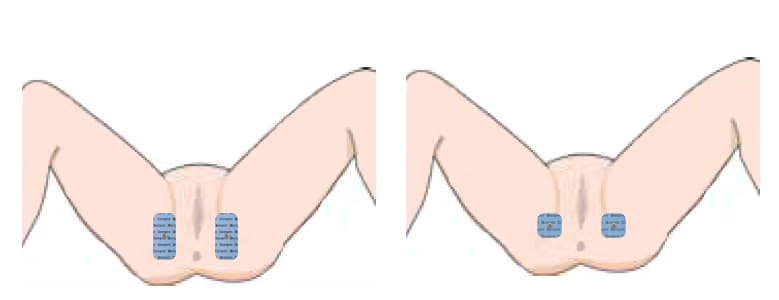
2. Stimulation über die Haut: Leistenbereich
Die Elektroden werden beidseitig in den Leistenfalten angebracht – so, dass sich die Vaginal- bzw. Anusöffnung zwischen ihnen befindet. Zwischen den beiden Elektroden sollte etwa eine Handflächenbreite liegen. Diese Methode wirkt zielgerichteter, weil der Impuls direkt in Richtung Beckenboden verläuft.
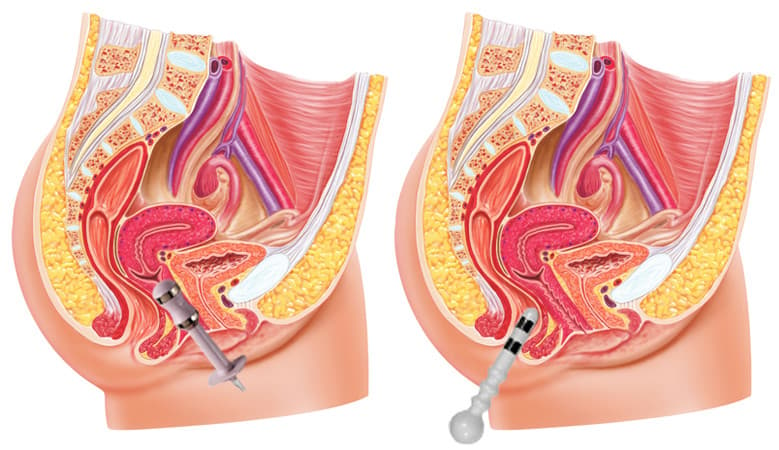
3. Stimulation mit Körperhohlraumsonde
Vaginale oder rektale Sonden liegen nahe an den Beckenbodenmuskeln und sind daher die am stärksten zielgerichteten Anwendungen. Die Vaginalsonde wird wie ein Tampon etwa 3–5 cm eingeführt. Die Rektalsonde etwa 2–3 cm tief, bis zur Höhe des inneren Schließmuskels.
 Welche wählen?
Welche wählen?
Sofern keine Gegenanzeigen bestehen, ist die Körperhohlraumsonde die empfohlene Wahl – sie ermöglicht die effektivere Behandlung. Selbstklebende Elektroden sind eine Alternative, wenn das Einführen einer Sonde unangenehm ist oder lokale Probleme wie Hämorrhoiden, Analfissuren oder Fisteln vorliegen.
 Ablauf der Behandlung – Schritt für Schritt
Ablauf der Behandlung – Schritt für Schritt
1. Suche einen ruhigen, privaten Ort. Die Behandlung dauert 20–30 Minuten.
2. Schalte das Gerät noch NICHT ein.
3. Schließe die Elektroden/Sonde an das Kabel und das Kabel an das Gerät an.
4. Selbstklebende Elektrode: ist bereits gegelt, nicht anfeuchten. Sonde: mit Wasser oder Gleitgel befeuchten – das erleichtert das Einführen und die Impulsübertragung.
5. Nimm eine bequeme Position ein – sitzend, halb liegend oder liegend.
1. Schalte das Gerät ein und wähle das zur Symptomatik passende Programm.
2. Erhöhe langsam die Intensität (+-Taste). Zuerst spürst du nichts, dann ein leichtes Kribbeln, schließlich deutliche Muskelkontraktionen.
3. Bei Sonden liegt der übliche Bereich bei 10–30 mA. Gehe nicht über 30 mA.
4. Wird das Gefühl unangenehm oder schmerzhaft, reduziere die Intensität um einige Stufen. Die Behandlung darf auf keinen Fall schmerzhaft sein.
5. Bei Sonden suche mit kleinen Bewegungen die Position, in der die stärksten Kontraktionen spürbar sind.
6. Am Ende des Programms schaltet das Gerät in der Regel automatisch ab.
1. Schalte das Gerät aus.
2. Selbstklebende Elektrode: abziehen und auf die Plastikunterlage zurückkleben.
3. Sonde: am Rand greifen und entfernen (nicht am Kabel!). Mit lauwarmem Wasser reinigen.
4. Nicht in heißes Wasser legen, keine ätzenden Reiniger verwenden. Du kannst Desinfektionslösungen oder -tücher nutzen.
5. Trocknen und an einem sauberen, trockenen Ort aufbewahren.
Tägliche Routine und Zeitplan
Der Erfolg der Behandlung steht und fällt mit der Regelmäßigkeit. Hier der empfohlene Plan:
| Zeitraum | Häufigkeit | Was zu erwarten ist |
|---|---|---|
| Woche 1–2 (Einführungsphase) | Jeden zweiten Tag, 15–20 Minuten | Eingewöhnung, "Aufwecken" der Muskeln |
| Woche 3–8 (intensive Phase) | Täglich, 20–30 Minuten | Spürbare Verbesserung, weniger Tröpfeln |
| Woche 9–12 (Stabilisierungsphase) | Täglich, 20–30 Minuten | Deutliche Verbesserung, Änderung der Lebensqualität |
| Nach Woche 12 (Erhaltung) | 1–2 Mal pro Woche | Erhalten des erreichten Zustands |
 Morgen oder Abend?
Morgen oder Abend?
Die Tageszeit ist zweitrangig – mache die Behandlung, wenn du 20–30 Minuten ungestört hast. Viele führen sie beim abendlichen Fernsehen oder Lesen durch. Entscheidend ist die Regelmäßigkeit, nicht der Zeitpunkt.
 Wichtig
Wichtig
Wenn sich die Symptome bessern, solltest du die Behandlung nicht komplett abbrechen! Eine Erhaltungsbehandlung (1–2 Sitzungen pro Woche) ist nötig, um das erreichte Ergebnis zu sichern. Bei Abbruch können die Muskeln wieder schwächer werden.
Melyik készülék lehet megfelelő?
Bei der Wahl des Geräts sind die Inkontinenzform, der Schweregrad und individuelle Bedürfnisse ausschlaggebend. Die folgende Vergleichstabelle hilft bei der Orientierung:
| Szegmens | Készülék | Kinek ajánlom? | Fő előny |
|---|---|---|---|
| Belépő | Kegel Toner | Leichte–mittlere Stressinkontinenz, Einstiegsgerät | 2 Programme, einfache Bedienung, günstiger Preis |
| Közép | Biolito | Stress-, Drang-, Mischinkontinenz | 2 Kanäle, 10 Programme, gutes Preis-Leistungs-Verhältnis |
| Perfect PFE Women | Für weibliche Stress-/Dranginkontinenz | Auf Frauen optimierte 4 Programme, mit Sonde | |
| Perfect PFE for Men | Postprostatektomie-Inkontinenz, Männer | 5 Programme, anale Sonde, chronische Beckenschmerzen | |
| Myolito | Inkontinenz + Schmerztherapie kombiniert | TENS + EMS + FES in einem Gerät, 12 Programme | |
| Prémium | Sure Pro | Dranginkontinenz, tibiale Nervenstimulation | 15 Programme, 2 Kanäle, TIBN, wiederaufladbarer Akku |
| evoStim UG | Verschiedene Inkontinenzformen + Schmerz + Vaginismus | 5 Programmgruppen, IntelliSTIM, 6 kompatible Sonden | |
| evoStim P | Rehabilitation mit Biofeedback-Kontrolle | Druck-Biofeedback, ETS, Echtzeit-Feedback | |
| evoStim E | Klinisches Messniveau, EMG-Biofeedback | EMG-Biofeedback, objektive Messung der Muskelkraft |
Das komplette Sortiment findest du in der Kategorie Inkontinenzgeräte.
 Wann solltest du es nicht anwenden?
Wann solltest du es nicht anwenden?
- Herzschrittmacher (Pacemaker)
- Schwangerschaft
- Aktive Tumorerkrankung im Behandlungsbereich
- Unbehandelte Epilepsie
- Akute Entzündung oder Infektion im Becken-/Rektalbereich
Verwende keine Sonde bei Hämorrhoiden, Analfissuren (Fissura), Fisteln oder akuten lokalen Entzündungen. In solchen Fällen ist die Behandlung mit selbstklebenden Elektroden die empfohlene Alternative.
 Häufig gestellte Fragen
Häufig gestellte Fragen
Nein. Du spürst ein leichtes Kribbeln und deutliche Muskelkontraktionen. Bei Schmerzen reduziere die Intensität. Die Behandlung darf niemals schmerzhaft sein.
Die Sonde ist effektiver, weil sie direkt an den Beckenbodenmuskeln wirkt. Wähle selbstklebende Elektroden, wenn das Einführen der Sonde unangenehm ist oder lokale Probleme (Hämorrhoiden, Risse) bestehen.
Ja. Die Wirksamkeit verringert sich nicht, wenn du dich bewegst, aufstehst oder umhergehst. Viele führen die Behandlung beim Lesen oder Fernsehen durch – wichtig ist nur, dass es bequem ist.
Versuche, die Intensität schrittweise zu erhöhen. Bei Sonden verändere die Position in kleinen Schritten. Hilft das nicht, kann ein Gerät mit Biofeedback (z. B. evoStim E) beim Erlernen der richtigen Technik unterstützen.
Eine intensive Behandlung von mindestens 8–12 Wochen wird empfohlen. Bei Besserung kannst du auf Erhaltungsbehandlungen (1–2 Mal/Woche) umstellen. Bei vollständigem Abbruch können die Muskeln wieder schwächer werden und die Symptome zurückkehren.
 Weiterführende Artikel
Weiterführende Artikel
 Zusammenfassung – Kurzübersicht
Zusammenfassung – Kurzübersicht
Quelle
- Todhunter-Brown A, Hazelton C, Campbell P, et al. (2022). Conservative interventions for treating urinary incontinence in women: an Overview of Cochrane systematic reviews. Cochrane Database Syst Rev. 9(9):CD012337. DOI: 10.1002/14651858.CD012337.pub2