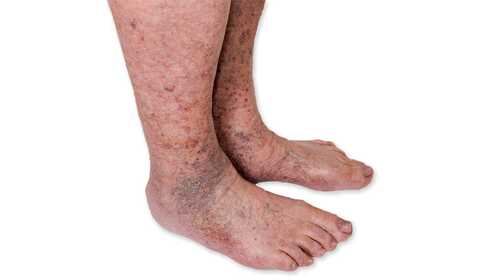
Was ist dieser Fleck? – Das „Rosten" der Haut
Was ist dieser Fleck? – Das „Rosten" der Haut
Die Verfärbung wird im Grunde durch „Rost", also oxidiertes Eisen in der Haut verursacht. Sie entsteht, wenn rote Blutkörperchen in größerer Zahl aus den kleinsten Gefäßen (Kapillaren) in das Gewebe austreten. Wenn diese roten Blutkörperchen zugrunde gehen, wird das aus ihrem Hämoglobin freigesetzte Eisen zu Hämosiderin umgewandelt. Es wird im Unterhautgewebe gespeichert und erscheint als bräunlich‑rötlich durchscheinender Fleck am Unterschenkel.
Der Fleck selbst ist nicht schmerzhaft und juckt in der Regel nicht – er ist jedoch aus medizinischer Sicht ein wichtiges Warnsignal: Er weist auf eine anhaltende Störung der venösen Durchblutung hin und kann in fortgeschrittenen Fällen das Vorstadium eines venösen Unterschenkelulkus sein.
 Kernaussage
Kernaussage
Der rotbraune Fleck ist an sich „nur" ein Symptom, kann aber drei wichtige Ursachen anzeigen: chronische venöse Insuffizienz (CEAP C4), postthrombotisches Syndrom oder das Vorstadium eines venösen Unterschenkelulkus. Das in der Haut eingelagerte Hämosiderin lässt sich nicht entfernen, aber durch Behandlung der zugrundeliegenden Durchblutungsstörung (Bewegung, Kompression, häusliche Geräte) kann ein Fortschreiten verhindert werden.
 Wie entsteht eine Hämosiderin‑Ablagerung?
Wie entsteht eine Hämosiderin‑Ablagerung?
Das Blut wird vom Herz über die Arterien in den Körper gepumpt und über die Venen wieder zurückgeführt. Die Zirkulation wird vom Herzen, dem Zwerchfell und der Atemmuskulatur sowie durch die Kontraktion der Muskeln während der Bewegung unterstützt.
Die Venen enthalten sogenannte „Klappen“ – Venalklappen –, die den Blutfluss nur in Richtung Herz zulassen. Solange diese Klappen dicht schließen, verhindern sie, dass Blut in das Bein zurücksinkt.
Das Problem entsteht, wenn die Klappen schwächer werden oder sich die Vene erweitert. Dann „gibt" die Klappe nach und der Aufwärtsfluss des Blutes verschlechtert sich. Immer mehr Blut bleibt in den Venen, sie schwellen an, erweitern sich und werden geschlängelt (umgangssprachlich als Krampfadern bezeichnet).
Besteht dieser Zustand über längere Zeit, überdehnt sich die Wand der angeschwollenen Vene und beginnt zu „sickern“ – rote Blutkörperchen treten in das umliegende Gewebe aus. Bei ihrem Abbau wird aus dem Hämoglobin Eisen freigesetzt, das zu Hämosiderin wird und sich in der Haut ablagert, wodurch der typische rotbraune Fleck entsteht.
Was steckt dahinter? – Venöse Hypertonie und Venenschwäche
Die rotbraune Verfärbung des Unterschenkels wird am häufigsten durch venöse Probleme verursacht, insbesondere wenn in den Beinvenen dauerhaft ein erhöhter Druck vorliegt. Dies bezeichnet man als venöse Hypertonie oder venöse Insuffizienz.
Das Risiko ist erhöht, wenn:
- du bei der Arbeit über längere Zeit stehst oder unbeweglich sitzt;
- Eltern oder Geschwister ähnliche Beinprobleme haben (familiäre Veranlagung);
- du wegen Krampfadern oder eines Unterschenkelulkus in Behandlung bist;
- du früher eine tiefe Venenthrombose hattest – Details im Thrombose‑Artikel, PTS‑Abschnitt.
Der klassische, oft jahrelang unbemerkte Hintergrund ist die chronische venöse Insuffizienz: Wenn du nach einem langen Tag ein Schweregefühl in den Beinen hast („als hättest du Bleischuhe an"), Schmerzen oder Schwellungen, ist das kein gutes Zeichen. Das Auftreten bräunlich‑roter Flecken und einer in diesen Bereichen dünneren, trockenen Haut weist auf das CEAP C4‑Stadium hin – eine ausführliche Einordnung findest du im Artikel zur venösen Insuffizienz.
Was kann der Fleck anzeigen? – Differenzialdiagnose
Die Ursachen für den rotbraunen Fleck lassen sich grob in drei Richtungen einordnen:
| Ursache | Merkmale | Wohin wenden? |
|---|---|---|
| Chronische venöse Insuffizienz (CEAP C4) | Krampfadererkrankung, geschlängelte/telangiektatische Venen, abendliche Schwellung von Knöchel und Unterschenkel | Artikel zur venösen Insuffizienz |
| Postthrombotisches Syndrom (PTS) | Nach früherer tiefer Venenthrombose schrittweise zunehmende Schwellung, Hämosiderin‑Fleck | Thrombose‑Artikel, PTS‑Abschnitt |
| Lipodermatosklerose / Ulkus‑Vorzeichen | Die Haut ist hart, entzündet, verdickt; Eindellung oder langsam heilende Wunde | Venöses Unterschenkelulkus (EMS‑Protokoll) oder Weichlaser‑Protokoll |
Wenn zusätzlich Beinödeme auftreten, hilft der Triage‑Artikel bei der Abgrenzung: Ursachen und Behandlung von Beinödemen.
Was ist zu tun, wenn rotbraune Flecken auftreten?
Wenn die Flecken schon vorhanden sind, ist die Prävention schon etwas zu spät – suche dennoch eine gefäßchirurgische Praxis auf und lass dich untersuchen. Es muss das Ausmaß des Problems geklärt werden; darauf basierend wird die Behandlung so eingestellt, dass eine Verschlechterung verhindert wird.
Neben Anamnese und körperlicher Untersuchung wird in der Regel eine Doppler‑Ultraschalluntersuchung durchgeführt. Dabei wird mittels Ultraschall die Strömungsgeschwindigkeit des Blutes in den Beinvenen bestimmt und ein Seitenvergleich vorgenommen.
Weitere Untersuchungen in Richtung Diabetes oder kardiale Mitbeteiligung können notwendig sein.
Wie lassen sich Fleck und Grunderkrankung behandeln?
Das in der Haut abgelagerte Hämosiderin ist nicht entfernbar – die Verfärbung begleitet dich wahrscheinlich lebenslang. Was möglich ist: ein Fortschreiten verhindern oder verlangsamen sowie die zugrunde liegende venöse Insuffizienz behandeln.
Befeuchtung der Haut
Die Haut im verfärbten Bereich wird dünner, trocken und kann einreißen. Vermeide austrocknende Seifen. Verwende feuchtigkeitsspendende Reinigungsprodukte oder Kosmetika. Das Badewasser sollte nicht zu heiß sein, da Hitze ebenfalls die Haut austrocknet. Nutze kein grobes Handtuch oder Waschhandschuh, um die dünne Haut nicht zu verletzen.
Kompressionstherapie
Es gibt zwei Formen der Kompressionstherapie: die elastische Kompressionsstrumpfwaren oder die maschinelle, pneumatische Intermittierende Pneumatische Kompression (IPC) / Lymphdrainage‑Gerät. Die Kompressionstherapie verbessert die venöse Zirkulation, reduziert effektiv Schwellungen und hilft bei der Heilung sowie der Vorbeugung von Wunden bzw. Ulzera.
Funktionelle Elektrische Stimulation (FES)
Eine kostengünstigere (wenn auch teils weniger potente) Alternative zur maschinellen Kompression ist die elektrische Stimulation der Beinmuskulatur. Durch die ausgelösten Muskelkontraktionen wird die Durchblutung des Beins ähnlich wie bei aktiver Bewegung gefördert. Bereits 20–30 Minuten tägliche Anwendung können nach einigen Wochen positive Effekte zeigen.
Bewegung – der natürliche "Motor"
Der natürliche Motor der venösen Zirkulation sind regelmäßige Muskelkontraktionen, also Bewegung. Zur Unterstützung der venösen Durchblutung eignen sich besonders zügiges Gehen, Joggen oder Radfahren. Bewege dich so oft wie möglich: ideal sind 20–30 Minuten 1–2× täglich oder einmal 40–50 Minuten. Mehr ist in diesem Fall besser!
 Häusliche Hilfsmittel – Physiotherapie
Häusliche Hilfsmittel – Physiotherapie
Wenn aktive Bewegung eingeschränkt ist (Mobilitätseinschränkung, Gelenkprobleme, ausgeprägte Krampfadererkrankung), können häusliche Medizinprodukte die Wadenmuskelpumpenfunktion unterstützen.
Pneumatische Kompression (Lymphdrainage‑Gerät)
Power Q‑2200 Lymphdrainage‑Gerät
Mittelklassiges Gerät mit mehreren Therapieprogrammen. Empfohlen bei venöser Insuffizienz, CEAP C4, Hämosiderin‑Fleck und postthrombotischer Nachbehandlung.
Power Q‑1000 Plus Lymphdrainage‑Gerät
Einsteiger‑Heimgerät für leichte bis mäßige venöse Beschwerden.
Power Q‑1000 Premium Lymphdrainage‑Gerät
Fortgeschrittenes Heimgerät mit mehreren Programmen und höherem Komfort – geeignet bei fortgeschrittener venöser Insuffizienz.
Muskelstimulator (EMS / FES) Geräte
Myolito TENS/EMS/FES Gerät
Multifunktionales Elektrotherapiegerät mit TENS, EMS und FES‑Programmen – geeignet zur funktionellen elektrischen Stimulation zur Unterstützung der Wadenmuskelpumpe.
Rehalito EMS Muskelstimulator
Einfaches, preisgünstiges 2‑Kanal‑Gerät – speziell für Rehabilitation und Durchblutungsförderung.
Elite SII TENS/EMS Gerät
Multifunktionsgerät mit 100 Programmen: EMS‑ und schmerzlindernde TENS‑Funktionen.
 Bevor du mit der Behandlung beginnst – Kontraindikationen
Bevor du mit der Behandlung beginnst – Kontraindikationen
Zur sicheren Anwendung kenne die Gegenanzeigen.
Wann solltest du das Lymphdrainage‑Gerät (IPC) NICHT verwenden?
- Akute tiefe Venenthrombose
- Schwere, dekompensierte Herzinsuffizienz
- Akute Hautinfektion oder offene Wunde im Behandlungsbereich ohne ärztliche Freigabe
- Aktiver maligner Tumor im Behandlungsgebiet ohne ärztliche Freigabe
Wann solltest du den Muskelstimulator (EMS / FES) NICHT verwenden?
- Implantierter Herzschrittmacher oder Defibrillator
- Verdacht auf akute Thrombose
- Infizierte oder entzündete Haut im Behandlungsbereich
- Maligner Tumor im Behandlungsgebiet
- Schwangerschaft (im Bereich von Bauch und Lenden)
 Wichtiger Hinweis
Wichtiger Hinweis
Bei vorliegenden Herzerkrankungen oder Kreislaufproblemen konsultiere vor Behandlungsbeginn den behandelnden Arzt. Lies die Gebrauchsanweisung des Geräts aufmerksam.
 Prävention – was kannst du tun, damit es nicht entsteht?
Prävention – was kannst du tun, damit es nicht entsteht?
Da die Verfärbung des Unterschenkels eine Folge der venösen Insuffizienz ist, gilt: Wenn du keine rotbraunen Flecken an den Beinen willst, VORBEUGEN! Die wirkungsvollste Maßnahme ist tägliche, regelmäßige Bewegung. Beginne bereits in der Kindheit und höre nie mit dem Training auf.
 Mein Tipp – einfache tägliche Routine
Mein Tipp – einfache tägliche Routine
- 30–40 Minuten zügiges Gehen (auch in 2 Etappen möglich);
- bei sitzender Tätigkeit jede Stunde aufstehen und die Waden mobilisieren (15–20 Wiederholungen: auf die Zehenspitzen gehen und absenken);
- setze dich nicht mit überkreuzten Beinen;
- vermeide längere Anwendungen mit warmem Wasser – heißes Fußbad, Sauna oder Thermalbad über längere Zeit sind ungünstig;
- am Tagesende die Beine 15–20 Minuten hochlagern.
 Wissenschaftlicher Hintergrund
Wissenschaftlicher Hintergrund
Pathophysiologie der Hämosiderin‑Ablagerung bei chronischer venöser Insuffizienz
Der Übersichtsartikel von Eberhardt und Raffetto (2014) zur Pathophysiologie der chronischen venösen Insuffizienz beschreibt ausführlich den Mechanismus der Hämosiderinablagerung: venöse Hypertonie → kapilläre Extravasion → Zerstörung roter Blutkörperchen → Freisetzung von Hämosiderin → Gewebeablagerung.1
Kompressionstherapie bei venöser Insuffizienz
Die Konsensusempfehlung von Rabe et al. (2022) empfiehlt ab CEAP C4 eine Kompression von 20–30 mmHg; graduierte Kompressionsstrümpfe reduzieren Ödeme und die Progression von Hämosiderinablagerungen durch Unterstützung des venösen Rückflusses.2
Hemodynamische Wirkung pneumatischer Kompression
In der klinischen Studie von Kakkos et al. (2001) verbesserte die intermittierende pneumatische Kompression die venöse Zirkulation und linderte die Symptome der chronischen venösen Insuffizienz.3
ESVS Leitlinien 2022
De Maeseneer et al. redigierten die Leitlinien der European Society for Vascular Surgery (ESVS) 2022 zur Behandlung der chronischen venösen Erkrankung der unteren Extremitäten; sie stellen den aktuellen Standard für CEAP‑Klassifikation und Therapiealgorithmen dar.4
 Häufig gestellte Fragen
Häufig gestellte Fragen
Das in der Haut abgelagerte Hämosiderin lässt sich nicht entfernen – der Fleck bleibt in der Regel lebenslang bestehen. Was du tun kannst: Durch Behandlung der zugrundeliegenden venösen Insuffizienz verhinderst du eine weitere Ausbreitung des Flecks und das Entstehen schwererer Komplikationen (z. B. Lipodermatosklerose, Unterschenkelulkus).
Der Hämosiderin‑Fleck ist ein konkretes Hautzeichen (Eisenablagerung), das auf verschiedenen Ursachen beruhen kann: chronische venöse Insuffizienz (CEAP C4), postthrombotisches Syndrom (PTS) oder Lipodermatosklerose. Das PTS ist ein umfassendes klinisches Syndrom nach einer früheren tiefen Venenthrombose – der Hämosiderin‑Fleck ist nur eines der möglichen Symptome. Details im Thrombose‑Artikel, PTS‑Abschnitt.
Wenn die Haut um den Hämosiderin‑Fleck hart, verdickt und entzündet ist (Lipodermatosklerose) oder wenn im Fleckbereich dünne, rissige Haut auftritt, kann dies ein direktes Vorzeichen eines venösen Unterschenkelulkus (CEAP C5–C6) sein. Wende dich in diesem Fall baldmöglichst an einen Gefäßspezialisten. Umfangreiche häusliche Behandlungsempfehlungen: venöses Unterschenkelulkus mit EMS oder Weichlaserbehandlung.
Ja, bei chronischer venöser Insuffizienz (ab CEAP C3) kann die pneumatische Kompression die Symptome günstig beeinflussen. Bei Verdacht auf akute Thrombose ist sie kontraindiziert, und bei aktiver Hautinfektion oder offener Wunde nur mit ärztlicher Freigabe einsetzbar. Details siehe Abschnitt 8.
 Zusammenfassung – schnelle Übersicht
Zusammenfassung – schnelle Übersicht
Quellen
- Eberhardt RT, Raffetto JD (2014). Chronic venous insufficiency. Circulation. PubMed: 24834437
- Rabe E et al. (2022). Risk factors for chronic venous disease and compression therapy in chronic venous disease: international consensus. Phlebology. PMC7874878
- Kakkos SK et al. (2001). Improved hemodynamic effectiveness of a new intermittent pneumatic compression system in patients with chronic venous insufficiency. J Vasc Surg. PubMed: 11700495
- De Maeseneer MG et al. (2022). European Society for Vascular Surgery (ESVS) 2022 Clinical Practice Guidelines on the Management of Chronic Venous Disease of the Lower Limbs. Eur J Vasc Endovasc Surg. PubMed: 35027279